
 |
Madrid, 28 al 30 de Marzo de 2001
[OBJETIVO] [COMITÉS] [PARTICIPANTES] [ÁREAS] [ACTIV.INTERNACIONALES] [PROGRAMA] [MESAS REDONDAS] [S.CIENTÍFICAS] [S.TECNOLÓGICAS] [PÓSTERS] [INSCRIPCIÓN]
Autores.- M. A. Linares Franco, A. B. Porto Pazos, A. Santos del Riego, J. Dorado de la Calle, A. Pazos Sierra.
Laboratorio de Redes de Neuronas y Sistemas Adaptativos. RNASA-LAB. Universidad de A Coruña. A Coruña. España.
Introducción
En la actualidad la Diabetes Mellitus tipo I (DM1, en lo sucesivo) es una de las enfermedades crónicas más frecuentes en todo el mundo. (considérese como ejemplo un país como EE.UU. donde el número estimado de diabéticos tipo I menores de 19 años es de 120.000 pacientes y alrededor de 400.000 pacientes para el resto de las edades). Su tratamiento se ha visto superado por la unión de las tecnologías en la medición del nivel de glucosa capilar en el propio hogar, junto a la gran gama de insulinas existentes para su aplicación exógena. Sin embargo, aunque se puede hablar de una solución a nivel fisiológico, el tratamiento de la enfermedad exige un autocontrol por parte del paciente que procure el equilibrio de los factores que intervienen en el metabolismo de la glucosa. La consecución de dicho autocontrol pasa por un continuo proceso educacional del paciente, facilitándole el conocimiento de cada uno de los casos con los que se puede encontrar y las soluciones que se deben tomar.
Por otro lado, si bien es posible un proceso educativo preliminar a nivel general, la diversidad de situaciones que presenta la DM1 exige un plan educativo individual y renovable respecto a la evolución de la enfermedad y a la adquisición de conocimientos por parte del paciente.
La problemática expuesta anteriormente a impulsado el desarrollo del sistema que se presenta en este trabajo, en el que las nuevas Tecnologías de la Información (TI en lo sucesivo) fundamentan la base para cerrar el círculo en el manejo de la DM1. Se proporciona un completo plan individualizado destinado a optimizar la administración de la terapia diaria, al mismo tiempo que se integra, mediante la orientación a objetos de modelos matemáticos en la simulación fisiológica, el conocimiento de los efectos de la pauta de tratamiento seguida sobre los diferentes aspectos que intervienen en metabolismo de la glucosa.
Sistemas de ayuda al tratamiento de la diabetes. antecedentes
La rápida evolución de las TI en la última década ha llevado a considerar la funcionalidad de las mismas en el momento de acometer cualquier proyecto con indiferencia de la disciplina de la que se trate, además de abrir las puertas al uso de recursos antes impracticables. En particular el beneficio del uso de las TI para su aplicación en el campo de la DM1, orientado a mejorar su control glucémico a quedado suficientemente justificado por diversos estudios existentes [1][2]. Sin embargo, realizado un amplio estudio de los antecedentes de los sistemas de ayuda a los pacientes DM1 recogidos en el apéndice A, se ha podido constatar que este vertiginoso desarrollo de las TI ha dejado obsoletas a muchas de las anteriores aplicaciones que intentaban dar solución a la problemática que presenta la DM1, agradando aun más las ausencias dejadas por las mismas.
Por otro lado el denominador común que une a todos los anteriores proyectos es la consideración parcial del dominio del problema, ofreciendo por lo tanto una solución aunque satisfactoria en su campo de definición, no práctica en el dominio global en el que se olvida por completo el entorno del paciente y el papel del usuario final, siendo este el motivo de fracaso del proyecto en la mayoría de las ocasiones. En consecuencia una de las mayores metas que se han marcado en el planteamiento del presente sistema, es corregir la situación expuesta y desarrollar un sistema útil al usuario en las dos posibles vertientes del mismo, paciente o personal médico.
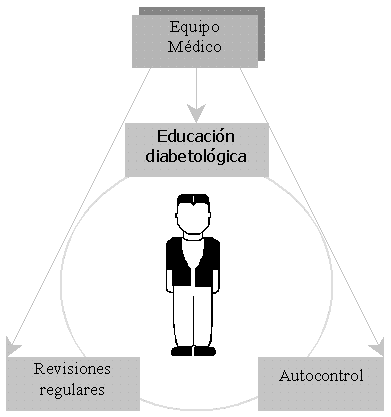
Fig1.- Elementos que influyen el tratamiento del paciente diabético.
Como ya se ha mencionado se contemplan dos tipos de usuarios potenciales, para cuales han concebido funcionalidades distintas, al igual que lo es su naturaleza: Equipo Médico y Paciente. En el apartado del Equipo Médico, se proporciona la capacidad de consultar y evaluar los datos de los pacientes a través de los procesos de análisis y simulación de los perfiles glucémicos, junto con la capacidad de controlar las variables que definen el arquetipo del paciente y la posibilidad de atender teleconsultas del mismo. El apartado del Paciente se sitúa, en su mayor parte, en el aspecto educativo, automatización de las tareas de autoanálisis y creación de dietas, junto con la posibilidad de establecer teleconsulta con el equipo médico por el cual es atendido.
La figura 1 muestra una abstracción a alto nivel del dominio del sistema Mellitus y su orientación estructural. A continuación en los sucesivos apartados se explica la funcionalidad de cada uno de los módulos que forman el sistema.
El módulo de autocontrol
El autocontrol de la glucemia (AG, en lo sucesivo) es un método de gran utilidad que, combinado con las pautas de inyección múltiple de insulina, permite en manos del paciente la aproximación a la normoglucemia estricta [3]. El AG al servicio de esta normoglucemia es, no obstante, un método complejo que exige no sólo una buena técnica de autoanálisis, sino también la cuantificación de los hidratos de carbono de cada ingesta, así como de la actividad física. La glucemia capilar, es en último término, el indicador del complicado equilibrio entre el aporte alimentario de la glucosa, su consumo por actividad física y los niveles plasmáticos de insulinemia del momento.
Del empleo de las técnicas de AG se derivan un conjunto de datos que describen la evolución del paciente, tales datos conforman la base de decisión del autoajuste por parte del paciente. La representación y la manipulación de los datos derivados del AG en una computadora requiere recoger diariamente todos los valores relativos al mismo. Considerando la naturaleza y el volumen de los valores que integran la colección de datos de AG recogida por el paciente, se ha planteado como objetivo minimizar las dificultades en el seguimiento diario, además de representar los datos de AG de manera comprensible para su interpretación. La base del sistema de autocontrol la compone un modelo fisiológico avanzado, desarrollado a partir de la revisión de los diferentes estudios relacionados con la fisiología humana de la glucosa cuyo precursor ha sido Berger [4], y que posteriormente han retomado y ampliado Lehmman y Deutch. [5] [6]. El modelo, que se trata en detalle a continuación, simula el funcionamiento del metabolismo de la glucosa a partir de expresiones matemáticas, recogidas en el apéndice B. El resultado final, ha sido abstraído mediante una metodología orientada a objetos con el fin de obtener una estructura manejable por la computadora. [7]
El modelo, asume un paciente completamente privado de secreción de insulina endógena y contempla un compartimento extracelular simple en el cual la glucosa entra vía absorción intestinal y producción hepática. La glucosa, en su mayor parte, llega al torrente sanguíneo a través de la absorción intestinal y se retira del compartimento extracelular a través de la utilización independiente de la insulina del sistema nervioso central y los glóbulos rojos, además de la utilización dependiente de la insulina del hígado y el resto de los tejidos dependientes de la insulina.
El manejo de la glucosa por el sistema hepático y el sistema periférico se trata de forma separada en el modelo. En el tratamiento del nivel de glucosa de la red hepática se ha seguido el trabajo de Guyton de la homeostasís de la insulina [8], se calcula como la suma de la descomposición del glucógeno y la síntesis del glucógeno en su caso dependiendo de los niveles sanguíneos de glucosa e insulina. Se considera, Sh, como el parámetro de sensibilidad hepática a la insulina, y Sp, como el parámetro de sensibilidad periférica a la insulina cuyos valores oscilarán entre 0 y 1. Dichos parámetros, Sh y Sp, se utilizan para ajustar el modelo al caso particular de cada paciente.
La excreción de la glucosa del compartimento extracelular, mediante el sistema renal, tiene lugar cuando el nivel glucémico supera el umbral de excreción renal como una función del ratio de aclaramiento de creatinina. La única entrada de insulina en el modelo llega a través de la absorción de la misma en el lugar donde anteriormente se ha realizado la inyección subcutánea de la dosis de insulina exógena. En el apéndice B se recogen las expresiones matemáticas que se corresponden con el esquema del modelo fisiológico utilizado por el sistema, cuya estructura muestra la figura 2.
En otro orden, como se ha mencionado al inicio del presente apartado, es necesario disponer de un exhaustivo conjunto de datos para proveer al modelo fisiológico con los valores necesarios para su funcionamiento. Dichos datos se derivan de las acciones cotidianas del paciente y la necesidad de recopilar diariamente todos los valores derivados del AG, puede resultar tediosa para el paciente [9]. La solución aquí aportada, intenta minimizar la introducción de datos sin perder la corrección de los mismos. Como se puede apreciar en la figura 2, las entradas del modelo fisiológico las componen la inyección de insulina, la ingestión de alimento (recogida en modo de hidratos carbono) y aunque no directamente el ejercicio físico, a continuación se detalla cada uno de dichos apartados tratando la introducción de datos en los mismos.
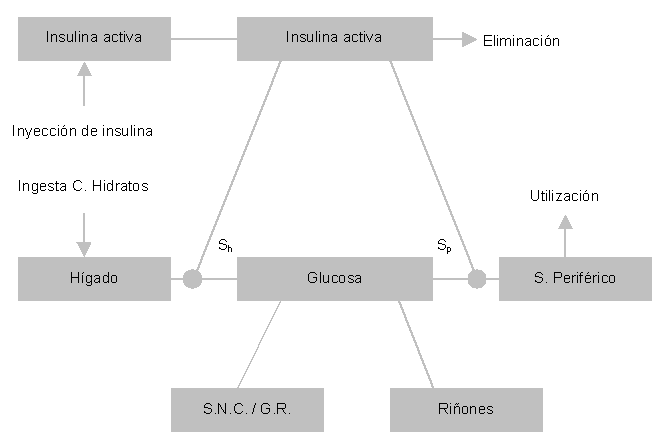
Fig. 2.- Esquema del modelo compartimental
del metabolismo de la glucosa.
La Insulina.
Después de su descubrimiento en 1921, y su rápida comercialización, el espectro de insulinas que existen actualmente es lo suficientemente basto como para cubrir las necesidades clínicas de cualquier paciente. Sin embargo, el problema surge en la determinación y la revisión de las pautas del tratamiento insulínico concreto de un paciente, ya que estas deben de hacerse a medida y en relación con la situación del mismo.El modelo considerado permite la configuración prácticamente de cualquier dosis individual de insulina para construir, a partir de la misma, la terapia diaria del paciente. Permitiendo la posibilidad de estimar el tipo y la dosis de insulina inicial que corresponde a un caso en concreto. Para ello se incluye la facilidad de escoger entre la lista de las insulinas más comunes en el mercado, con la opción de definir tipos de insulina a medida. De esta manera se hace factible evaluar los resultados que se conseguirían sobre el paciente con la acción de los distintos tratamientos. Evitando la necesidad de aplicar el tratamiento realmente, procediendo al estudio del mismo a través del análisis del conjunto de resultados obtenidos por medio de la simulación de los perfiles de glucosa.
La Dieta.
La prescripción dietética en la DM1 es fundamentalmente cuantitativa, de modo que sin un aceptable cumplimiento es imposible obtener la estabilidad metabólica. Facilitar la adscripción del paciente implica proporcionar elementos sencillos mediante los cuales pueda sustituir unos elementos por otros en cualquier momento, incluso comiendo fuera de su ámbito habitual. Esta es la base de las tablas de equivalencia y de las denominadas dietas por raciones, cuyo principio consiste en la clasificación de los alimentos según su composición cuantitativa en distintos grupos a los que se asigna una unidad de ración.Para configurar la dieta se ha utilizado una Base de Datos (BD en lo sucesivo) de más de 6.000 alimentos estructurados en 14 grupos [10], con la correspondiente descomposición de cada uno de sus nutrientes.
En este entorno se incluyen, las tomas diarias de alimento que pueden llegar a formar parte del tratamiento dietético diario: (desayuno, refuerzo de media mañana, comida, refuerzo de media tarde, cena y refuerzo antes de acostarse). A su vez, cada uno de estos apartados, se descompone en los alimentos que lo forman.
Para simplificar la configuración de la dieta, es posible definir la dieta a partir de las unidades predeterminadas, propias de cada alimento preparado, disponiendo de su peso en gramos así como del valor calórico asociado (taza de leche, plato de sopa, etc...), tal y como se aprecia en la figura 3.
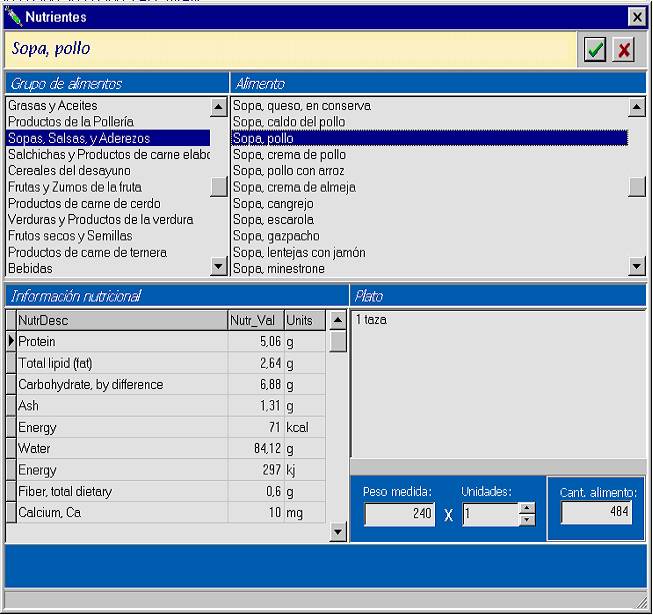
Fig. 3- Entorno edición y consulta de
alimentos elaborados.
El ejercicio.
El papel beneficioso del ejercicio para los pacientes diabéticos tipo I es reconocido actualmente por todos los profesionales médicos, conscientes de que junto con la dieta y la insulina constituye el pilar fundamental de tratamiento [11][12]. Sin embargo en la práctica la cuestión del ejercicio es más compleja ya que el beneficio aportado no es gratuito y a menudo exige un reajuste del tratamiento, no siempre trivial, que ha de ser supervisado por el equipo médico.Para abordar el problema el sistema se dispone de una BD con más de 300 actividades físicas donde a su vez, en cada una de ellas se puede establecer una escala de intensidad. El resultado final que se pretende es definir el conjunto y distribución de las actividades físicas que realiza diariamente el paciente. De esta manera, es posible conocer el gasto energético del mismo, ya que cada una de las actividades físicas junto con su intensidad, llevan asociado un gasto energético por unidad de tiempo. Una vez se ha definido la silueta que adopta el gasto energético, se calculan las necesidades dietéticas necesarias para cubrir dicho gasto, teniendo en cuenta el conjunto de variables relativas a la fisionomía del paciente. Por último se incorporan tales resultados al modelo fisiológico, para el posterior análisis de los resultados obtenidos por el mismo y evaluar como afecta el ejercicio al nivel de glucosa previsto por la simulación.
El módulo de revisiones regulares
La existencia de estudios realizados sobre el AG, como se ha reseñado en el apartado anterior, destacan la importancia de la autosuficiencia por parte del paciente en el manejo de su enfermedad. Sin embargo es necesaria, con cierta frecuencia, la evaluación de las notas de autocontrol del paciente por parte del equipo medico destinado a su seguimiento, lo que exige el desplazamiento del paciente a su correspondiente centro médico. Por otra parte en la actualidad el valor estimado de prevalencia de la DM1 a nivel mundial se calcula en promedio alrededor de 10 a 12 habitantes de cada 100.000 por año (oscilando desde 1 caso por cada 100.000 hab./año en la Republica de Korea a los 35 casos por cada 100.000 hab./año de Finlandia)[13]. Considerando tal crecimiento en términos absolutos se observa el incremento del número de pacientes que se trasladan a su correspondiente centro médico, en la mayoría de las ocasiones para revisar los apuntes de autoanálisis recogidos desde la última visita, debido a que tales valores conforman la base de decisión del equipo médico con relación a la pauta de tratamiento. El estudio de la citada situación apunta al establecimiento de un sistema de teleconsulta que permita al paciente realizar la revisión rutinaria desde su propio hogar, que a continuación se expone.
En los últimos años, se ha desarrollado una notable cantidad de sistemas que permiten de manera cómoda y precisa la determinación de la glucemia en sangre capilar en pocos minutos. La simple técnica del autoanálisis es soportada recoge directamente la lectura del reflectómetro y volcándola en la memoria de la computadora. Todo este conjunto de datos de autoanálisis junto con otro conjunto de datos inherentes al paciente pueden ser enviados directamente desde el propio hogar del paciente, a través de la red Internet, hasta el centro médico donde es atendido [14]. Las ventajas que ofrece este método están principalmente ligadas a pacientes que ya han adquirido una notable cantidad de conocimientos sobre la enfermedad y experiencia suficiente para ser autosuficientes, al menos en lo que a "su" diabetes se refiere. Por lo tanto únicamente necesita de las visitas regulares a su centro para cerciorarse de que esta realizando un autocontrol correcto. Tales visitas pueden ser sustituidas por el sistema de teleconsulta mencionado, realizando, el paciente, una visita remota desde su propio hogar o si cabe desde cualquier lugar del mundo.
El módulo de Educación diabetológica
La educación a los pacientes DM1 se ha mostrado progresivamente como un elemento imprescindible de tratamiento, Joslin (1919) fue el primero en mencionarlo de forma explícita. Sin embargo es considerada a menudo como un complemento de lo que se entiende como el auténtico tratamiento de la diabetes (dieta, insulina, etc.), de manera que tan solo un abordaje desde este punto de vista no posibilitará el análisis científico ni permitirá profundizar en la educación diabetológica. Para que la educación de los pacientes adquiera al menos rango de recurso terapéutico deberá ser considerada como un fármaco, y en consecuencia, tendrá sus indicaciones, posología y forma de administración, esta última de especial importancia. El motivo de tal relevancia en la forma de administración de la educación viene dada por el carácter bidireccional de la misma, distinta de la educación tradicional que habitualmente se utiliza. En la medida de lo posible, el paciente debe participar activamente, manipulando todas aquellas cosas que son objeto de estudio, facilitándole un aprendizaje interactivo [15]. Por otro lado, todos los pacientes diabéticos requieren conocer determinados aspectos de su enfermedad para controlarla adecuadamente, lo cual no significa que todos los pacientes deban saberlo todo, sino que el contenido de conceptos y técnicas que hay que mostrar debe estar cuidadosamente ajustado a cada paciente y situación. Mediante la confección de un perfil para cada paciente se plantea una educación personalizada cuya base se centra en el empleo de un entorno educativo dinámico, acorde con cada paciente.
El sistema no crea un único criterio para establecer el perfil del paciente sino que se apoya en la diversidad de cuestionarios de educación diabetológica que evalúan los conocimientos y actitudes del paciente hacia la enfermedad, estableciendo así un arquetipo del mismo. Entre el grueso de los cuestionarios destaca la utilidad de los trabajos publicados por el D.E.S.G. (Diabetes Educaction Study Group) cuyo objetivo a sido promover el desarrollo de la investigación en la educación de pacientes diabéticos.
La base tecnológica la forma un entorno dinámico, manipulado por el equipo médico, que varia según un conjunto de variables que definen por completo en contenido y forma el entorno que el paciente ve. Con el fin último de que dicho entorno sea moldeable convirtiéndose en un verdadero centro educacional para pacientes diabéticos tipo I donde la atención prestada vaya desde el paciente más joven e inexperto hasta el paciente adulto y con un grado de experiencia superior.
Conclusiones
En ningún caso la idea central del presente trabajo ha consistido en innovar en la creación de un nuevo modelo fisiológico del metabolismo de la glucosa. La existencia de tales modelos ya exhaustivamente investigados y propuestos en diversos estudios y publicaciones, han servido para confeccionar un modelo conjunto que nace a partir del modelo propuesto por Berger para la insulina y unido al propuesto por Lehman y Deutch para la glucosa. La validación retrospectiva, de tales modelos, a través de un protocolo médico ha sido demostrada a través de los distintos trabajos publicados, por lo que su validez queda fuera de toda duda [16] [17]. Arrojando unos resultados en el dominio del sistema con una desviación de 1 mmol/l en el 95% de los casos experimentados.
La base fundamental en la concepción del sistema es la prestación de apoyo como un entorno unificador del conjunto de las investigaciones relativas a la DM1 y la problemática que rodea actualmente a los pacientes y a los equipos médicos involucrados. Esta labor de puente es resuelta a través de la aplicación de las TI existentes en la actualidad, y en este apartado es donde este sistema Mellitus se muestra innovador, permitiendo a pacientes, enfermeras y médicos, obtener todo el provecho de las TI ante los distintos casos que surgán en el quehacer profesional diario.
Anderson [18], han publicado una encuesta recientemente realizada a 400 enfermeras y dietistas miembros de la Asociación Americana de Educadores de Pacientes Diabéticos, recogiendo su actitud, uso y conocimiento sobre las computadoras. Anderson y su grupo llegaron a la conclusión de que los datos obtenidos mediante la encuesta eran consistentes con la percepción existente entre los Educadores de pacientes de EE.UU. en la que coincidían en que actualmente existen pocas aplicaciones relevantes en el campo de la ayuda a los pacientes diabéticos y, además con un bajo grado de aceptación. Esta entrevista indicó, entre los 400 cuestionarios respondidos de los 800 miembros entrevistados, que las computadoras deberían de jugar un papel más importante en el proceso de la enseñanza y el proceso de educación de los paciente DM1. La conclusión final del estudio se resume en una frase: " El presente papel del empleo de las computadoras como soporte en la ayuda a pacientes diabéticos no cambiará significativamente sin el estímulo, soporte y demostración de las instituciones de salud y organizaciones profesionales ". Este vacío ha sido el que ha impulsado este trabajo y a la justificación de las TI para el abordaje del problema, intentando acercarse al usuario final y facilitar su uso haciendo un sistema realmente útil.
Referencias
APÉNDICE A
APÉNDICE B
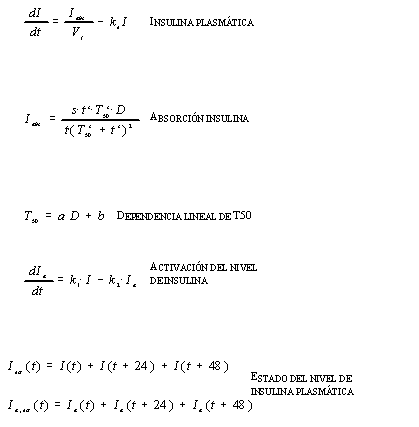

[OBJETIVO] [COMITÉS] [PARTICIPANTES] [ÁREAS] [ACTIV.INTERNACIONALES] [PROGRAMA] [MESAS REDONDAS] [S. CIENTÍFICAS] [S. TECNOLÓGICAS] [PÓSTERS] [INSCRIPCIÓN]
Última actualización: miércoles, 04 de abril de 2001