|
BIOSEGURIDAD EN LA AUTOPSIA
Dr. Virginia Capó de Paz
Departamento de Anatomía Patológica.
Instituto de Medicina Tropical "Pedro Kouri"
Ciudad Habana, Cuba.
La aceptación del empleo
de la disección de cadáveres en el estudio de las
afecciones que causan enfermedades en los seres vivientes ha transitado
por diversas fases. En el "Siglo XII la enseñanza de
la anatomía en las universidades europeas renuncia al descuartizamiento
de cadáveres para fines científicos y la Iglesia declara
inviolable el cadáver humano", según Friedrum
R. Hau (1993). Pero, hacia finales del Siglo XIII se experimenta
un incremento en el interés de realizar disección
de cadáveres humanos de los viajeros muertos con objeto de
trasladarlos a sus lugares de origen lo que estimuló el interés
científico en la anatomía. Fue Mondino, en la Universidad
de Bolonia quien emplea por primera vez la disección de cadáveres
para enseñar la anatomía y para realizar el estudio
de la posible causa de muerte del paciente. Morgagni publica en
1761 su estudio sobre la sede y las causas de las enfermedades.
En dicho libro pretende determinar la relación que puede
haber entre los síntomas de las enfermedades, el curso de
estas y los resultados de la autopsia.
Varias anécdotas y reportes ilustran a través de
la historia de la Medicina cómo el estudio y disección
de cadáveres ha estado asociado a accidentes que han permitido
la trasmisión de enfermedades infecciosas a los patólogos
y operarios evisceradortes, muchos de los cuales llagaban a morir
en la era pre antibiótico.
No es infrecuente que se desconozca por los patólogos y
operarios que realizan autopsias, las enfermedades que padeció
en vida el cadáver en estudio. Esto, aunque sucede más
frecuentemente en las autopsias médico legales, ocurre también
en las autopsias de hospitales y existen reportes de que un 4% y
un 50 % de las tuberculosis son diagnósticos realizados por
los hallazgos de necropsia en Nueva York y Escocia, respectivamente.
Otro ejemplo lo constituyen las numerosas personas que con el virus
de la inmunodeficiencia humana, y las infecciones de carácter
oportunista asociadas, llegan a la necropsia sin que se conozca
por el personal de la morgue que se encuentran ante un caso con
infección por VIH/SIDA. Debe de considerarse además,
que existe una alta prevalencia de infecciones por los virus de
la hepatitis B y de la hepatitis C en la población general.
Para muchas de las infecciones que se adquieren por contacto con
la sangre contaminada a través de soluciones de continuidad
de la piel o mucosas, no existe un tratamiento efectivo aún
y conllevan un largo período de incertidumbre y sufrimiento
en caso de contagio.
Actualmente existe una fuerte tendencia a la disminución
del número de necropsias que se realizan en los hospitales.
En parte, los médicos de asistencia consideran que sus casos
se encuentran bien estudiados gracias a los nuevos estudios imagenológicos
con que se cuenta, y porque se tienen diagnósticos citológicos
de material obtenido por punción por aguja fina a que se
someten los pacientes en vida. Pero, no es menos cierto que también
los patólogos no estimulan la realización de autopsias
como expresión del temor de poder adquirir alguna infección
durante el procedimiento de la autopsia. No son infundados estos
temores puesto que se ha reportado que un 10% de los patólogos
padecen de tuberculosis, mientras solo el 4% de los pneumotisiólogos
que atienden tuberculosos, la padecen. Aún así, estos
temores no deben ser sobredimensionados.
Durante muchos años fue un hábito en la sala de autopsias
utilizar alguna prenda de vestir sobre la ropa habitual, que cubriera
los brazos con mangas largas que usualmente se enrollan hacia los
codos, mientras se enfundan las manos dentro de un par de guantes
de latex más o menos resistentes, aunque lo más frecuentes
es usar un par de guantes quirúrgicos. Numerosas evidencias
prueban que este atuendo es insuficiente para proteger a los trabajadores
de la morgue. Pero, no solo nuevos implementos que interpongan barreras
mecánicas entre el agente infeccioso y el trabajador son
suficientes. Se hace imprescindible además, adoptar una serie
de nuevos hábitos y conductas durante el trabajo en la morgue
reduzcan las probabilidades de contaminación durante el procedimiento
así como nuevos conocimientos que permitan identificar los
riesgos e impedir la exposición a los mismo, y los salones
de morgue, que generalmente se encuentran en malas condiciones físicas
de iluminación y de ventilación y con frecuencia son
los lugares más desatendidos de los hospitales lo que favorecen
la transmisión de enfermedades, se deben acondicionar a la
luz de las nuevas necesidades.
Desde finales del siglo pasado, al momento de enfrentarse a realizar
una autopsia, el personal que se disponga a ello debe presuponer
que todos los fallecidos representan una fuente de infección
de enfermedades trasmisibles y como tal, protegerse adoptando medidas
de precaución para tratar de reducir al máximo los
riesgos. Cuando no se adoptan las medidas adecuadas de protección
y las conclusiones finales de la autopsia arrojan evidencias de
la presencia de agentes infecciosos trasmisibles, todos aquellos
que tuvieron participación en la evisceración y/o
disección del caso sienten gran sobrecogimiento y se lamentan
no haber tenido la precaución de protegerse como se debe
de hacer como hábito. Lamentablemente, muchos vuelven a reincidir
en la falta de la toma de precauciones y la situación expresada
anteriormente se repite una y otra vez en nuestros servicios.
Los procederes que se realizan durante la autopsia pueden producir
cortaduras en los guantes y hasta de la piel de los disectores,
a veces causadas por el propio instrumental, o por fragmentos óseos,
o esquirlas de balas, o puntas aguzadas de huesos partidos por el
costótomo, agujas, cristales, etc. Se han realizado estudios
que reportan que los residentes se cortan en una de cada once necropsias
que realizan y con frecuencia, la ruptura de los guantes pasa inadvertida
hasta que se termina de trabajar el caso lo que puede significar
que la mano del disector se mantenga mojada en fluidos biológicos
contaminados, por un período de tiempo importante. Por esta
vía, se pueden producir infecciones por VIH, estreptoccemia,
hepatitis B y C, micosis profundas, rabia, tularemia, difteria.
De forma general, el agente infeccioso a que el autopsiante se exponga
dependerá de la población que tribute los fallecidos
a la sala de autopsias ya que en algunos grupos humanos existe una
más alta seroprevalencia de algunas infecciones, que en otros.
La protección diseñada para estos accidentes establece
el uso de un guante anticortadas colocado entre dos guantes quirúrgicos
de látex. De esta forma, no solo se prevé la cortadura
de la piel del trabajador sino que se impedirá que la mano
del operario pueda entrar en contacto con fluidos del cadáver
en caso de que se corte o se rompa el guante de la parte exterior.
Sin embargo, debe quedar claro que de esta forma no se protege al
trabajador de pinchazos puesto que el guante anticortadas está
confeccionado de fibras resistentes tejidas que permiten ser atravesados
por objetos punzantes. Por ejemplo, en lugar de acceder a los órganos
torácicos quebrando las costillas con un costótomo,
se debe realizar el corte en la unión costo condral para
retirar el esternón con los cartílagos. Así
el borde de sección no es hiriente al operario y se logra
una abertura suficiente para trabajar en la cavidad.
Durante la evisceración y preparación del cadáver
para su conservación, o luego durante la disección,
se producen aerosoles y goticas de pequeño tamaño
que pueden ser los vehículos en que se transportan variados
agentes etiológicos. Entre ellos, los de la tuberculosis
(resistente a las drogas antituberculosas, o no), de las enfermedades
hemorrágicas virales, de la coriomeningitis linfocítica,
o de la fiebre amarilla o la de la fiebre del Valle de Rift. Es
de mayor importancia evitar que se apliquen chorros de agua que
salpiquen sobre las vísceras, la manipulación descuidada
de las vísceras, o la creación de vacío para
aspirar fluidos usando implementos defectuosos que produzcan aerosoles.
Por otro lado, trabajar sin agua corriente abundante permite que
el agente infeccioso se encuentre en grandes concentraciones en
los fluidos de vísceras que se manipulan. Abundante agua
debe correr sobre la mesa de disección sin que se remanse
en la mesa o salpique de alguna forma. Debe de utilizarse una careta
anti salpicaduras de material plástico ajustable a la cabeza
(Ver figura 1) o confeccionar artesanalmente aditamentos tales como,
láminas de radiografías limpias de la emulsión
cosidas a un gorro o a un tapabocas, de manera que la cara y los
laterales de la misma queden protegidos de posibles salpicaduras
desde el frente o desde los lados del operador. Es imprescindible
el uso de delantales impermeables que lleguen casi hasta el suelo
y cubran la boca de las botas de gomas del operario.
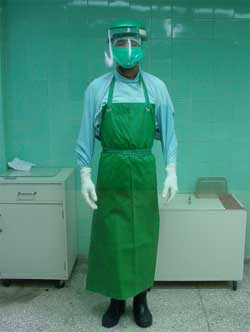
Figura 1
Operario de sala de autopsia usando careta protectora de salpicaduras,
tapabocas, gorro, delantal impermeable que cubre las botas de caucho,
ropa protectora, doble guante de latex con guante anticortadas entre
ellos.
Los aerosoles contaminantes se producen por el mero hecho de manipular
los pulmones para realizar la disección de sus bronquios
y arterias pulmonares así como cuando se trata de explorar
las zonas de condensación pulmonar las cuales, una vez seccionadas,
son comprimidas para observar el tipo de exudación que brota.
Otras actividades también producen aerosoles. Una de ellas
es el embalsamamiento cuando se perfunde formol a presión
por los grandes vasos de una pierna y se deja que fluya la sangre
por otro gran vaso. Los prototipos de enfermedades adquiridas por
aerosoles son la tuberculosis, rabia, peste, legionelosis, meningoencefalitis,
rickettsiosis, coccidioidomicosis, ántrax. Para disminuir
la carga de aerosoles se puede crear un sistema de flujo de aire
hacia dentro de la morgue que cambie 10 veces el volumen total del
aire de dicho local cada una hora mediante el empleo de extractores
que dirijan el aire hacia áreas exteriores del edificio y
no recirculen hacia otras áreas de trabajo o habitadas.
Cuando se aplica la sierra oscilatoria sobre el cráneo para
proceder a la extracción de la masa encefálica o cuando
se abre el canal medular para la extracción de la medula
espinal así como, cuando se obtiene una muestra del esternón
para estudiar la médula ósea, se produce un abundante
aerosol de polvo de hueso y gotas procedentes de los tejidos blandos
que encuentra la hoja de la sierra durante su oscilación.
Existen aspiradores que se acoplan a la sierra eléctrica
que son los ideales para usar. Cuando no se dispone de este aspirador
se pueden idear métodos sencillos y prácticos como
es introducir la cabeza del cadáver dentro de una bolsa de
nailon transparente que se le ajusta al cuello. Por el fondo de
la bolsa, se crea una abertura de suficientemente tamaño
para que solo se pueda introducir la sierra, y el operario, mientras
utiliza el equipo mantiene agarrado el nailon alrededor de la sierra.
El aire que genera la oscilación de la hoja y la sierra infla
la bolsa de nailon y se puede realizar el corte mientras se mira
a través de la misma. Una vez terminado de realizar los cortes
se apaga la sierra, se deja en reposo el nailon con la sierra dentro
hasta que se desinfla lentamente y todo el aerosol que se creó
dentro de la bolsa se adhiera a sus paredes internas. Posteriormente,
el nailon es retirado cuidadosamente para no crear salpicaduras,
a su vez. Para los otros usos de la sierra en hueso vertebral, solo
se puede evitar encontrarse en la línea de salpicaduras que
se produce por delante y por detrás del borde de la hoja
de la sierra. Para ello, el uso de la careta antisalpicaduras y
del tapabocas ayuda. Puede realizarse la toma de muestra de médula
ósea dentro de un gabinete de seguridad.
En cuanto a los cambios de hábitos y conductas en la morgue
se debe de incorporar que los instrumentos no se entreguen por los
operarios en las manos sino que se deben colocar sobre una superficie
y de ahí se toman. Cada operario debe de tener su instrumental
completo y siempre saber donde está cada instrumento. No
se debe de comer o tomar dentro del área de riesgo ni se
debe de fumar en ella. Se debe proceder al lavado de las manos después
de quitados los guantes y antes de salir del local de trabajo así
como, descontaminar la ropa empleada por medio de autoclave (132
grados Celsio por hora y media) antes de ser enviada a lavar. Descontaminar
el instrumental empleado así como la superficie de trabajo
y el piso empleando una solución al 2 % de hipoclorito de
sodio. Se deben incinerar los restos o deshechos de la actividad
realizada y rotular los frascos de las muestras tomadas como RIESGO
BIOLOGICO. Para garantizar que todas las actividades de protección
se realicen correctamente debe de supervisarse la actividad por
un personal calificado y garantizar atención médica
de urgencia e inmunización al personal en riesgo.
Es aconsejable cuando se va a utilizar el salón de autopsias
tener a mano un frasco de un litro de hipoclorito de sodio al 2%
para en caso de herida durante el procedimiento poder regar profusamente
la herida con esta solución. No se debe frotar o restregar
la herida ansiosamente pues aumenta la superficie de la solución
de continuidad o crea un área de quemadura por roce que abre
aún más la puerta de entrada al agente etiológico
presente. Según la infección trasmisible que pudo
haber estado en contacto con la piel expuesta, será el procedimiento
que se siga. Siempre el accidentado debe acudir al médico
inmediatamente que ocurra el accidente informar claramente de sus
temores al médico para que éste instaure el tratamiento
más conveniente, sin pérdida de tiempo. Esto es válido
tanto para las enfermedades bacterianas como para las enfermedades
virales, incluso por el VIH o por el virus de la hepatitis B ya
que si en menos de 6 horas después de la exposición
se comienza el tratamiento profiláctico de biterapia antiretroviral,
o se aplica la vacunación contra la hepatitis B en menos
de media hora de la exposición se puede lograr evitar el
contagio.
El hipoclorito de sodio es el mejor descontaminante químico
que se pueda utilizar en un área con riesgo biológico
aunque para la descontaminación de priones se recomienda
utilizar hidróxido de sodio al 0.1%. Otras medidas extremas
de colección de fluidos y disposición de residuales
así como del procedimiento a seguir al procesar los tejidos
sospechosos de la presencia de priones, y de las láminas
histológicas antes de ser entregadas al médico, deben
ser halladas en los libros que norman la Bioseguridad en los laboratorios.
Tanto las soluciones de hipoclorito de sodio al 1% o al 2% como
el hidróxido de sodio 1N, son fuertes oxidantes y producen
un rápido deterioro del instrumental quirúrgico que
se emplea así como de la ropa por lo que se debe prever que
el instrumental tenga una vida útil mucho más corta
que cuando no se descontamina por estos métodos.
Aún cuando se cuente con todas las formas de protección
ante las enfermedades trasmisibles en la morgue, siempre se debe
tener en cuenta el costo beneficio de cada autopsia con alto riesgo
de infección trasmisible que se decida realizar, pues pueden
existir otras opciones menos riesgosas. Por ejemplo, un simple fragmento
de piel puede realizar el diagnóstico de algunas fiebres
hemorrágicas virales o de rabia; o un fragmento de pulmón,
el diagnóstico de SARS empleando métodos de diagnóstico
por inmunohistoquímica o por biología molecular sin
tener que enfrentar el riesgo que una autopsia completa con estas
infecciones suponen.
Aunque lo expresado anteriormente nos permite identificar los peligros
que nos acechan, aumentar nuestros conocimientos sobre la protección
durante la autopsia, al tiempo que se nos ofrecen nuevas estrategias
para enfrentar los riesgos biológicos, la verdadera protección
individual pasa porque cada uno de nosotros incorpore concientemente
la necesidad en el cambio de conducta y la incorporación
de nuevos hábitos en la morgue porque hayamos llegado a la
convicción de que solo nosotros somos los que tenemos la
obligación de protegernos. De nada vale que tengamos todos
los medios de protección y la morgue óptima si no
cambiamos nuestra conducta durante la manipulación de cadáveres
o de las muestras para biopsias por congelación o del material
obtenido mediante punción por aguja fina. En la confianza
está el peligro.
Arriba
Bibliografía consultada:
1. Friedrum R. Hau. Tradición cristiana y medicina árabe.
400-1450. En Crónica de la Medicina. Editorial de Plaza &
Janes, Barcelona, pag 91 y 105.
2. Edlin GP. Active tuberculosis unrecognised until necropsy. Lancet
1978;1:650-2.
3. Li L, Zhang X, Constantine NT, Smialek JE. Seroprevalence of
parenterally transmitted viruses (HIV-1, HBV, HCV, and HTLV-I/II)
in forensic autopsy cases. J Forensic
4. Sci 1993;38:1075-83.
5. Teppo L, Ojajarvi J, Brander E. The tuberculosis morbidity among
pathologists in Finland. Scand J Resp Dis 1974;55: 257-61.
6. Centers for Disease Control and Prevention, National Institutes
of Health. Biosafety in microbiological and biomedical laboratories,
4th ed. Washington, DC: US Department of Health and Human Services,
US Government Printing Office, 1999.
7. Kurt B. Nolte, M.D., David G. Taylor, Ph.D., and Jonathan Y.
Richmond, Ph.D. Biosafety Considerations for Autopsy. Am J Forensic
Med & Pathol 23(2):107-122, 2002.
8. O'Briain DS. Patterns of occupational hand injury in pathology:
the interaction of blades, needles and the dissector's digits. Arch
Pathol Lab Med 1991;115:610-3.
9. Weston J, Locker G. Frequency of glove puncture in the postmortem
room. J Clin Pathol 1992;45:177-8.
10. Hawkey PM, Pedler SJ, Southall PJ. Streptococcus pyogenes:
a forgotten occupational hazard in the mortuary. BMJ 1980;281:1058.
11. Centers for Disease Control and Prevention. Recommendations
for prevention and control of hepatitis C virus (HCV) infection
and HCV-related chronic disease. Morb Mortal Wkly Rep 1998;47(RR19):1-39.
12. Committee on Health Care Issues ANA. Precautions Bates JH.
The risk for transmission of Mycobacterium tuberculosis at the bedside
and during autopsy. Ann Intern Med 1995;122:922-5.
13. Green FHY, Yoshida K. Characteristics of aerosols generated
during autopsy procedures and their potential role as carriers of
infectious agents. Appl Occup Environ Hyg 1990; 5:853-8.
14. Sterling TR, Pope DS, Bishai WR, Harrington S, Gershon RR,
Chaisson RE. Transmission of Mycobacterium tuberculosis from a cadaver
to an embalmer. N Engl J Med 2000;342:246-8.
15. Zaki SR, Shieh WJ, Greer PW, et al. A novel immunohistochemical
assay for the detection of Ebola virus in skin: implications for
diagnosis, spread, and surveillance of Ebola hemorrhagic fever.
J Infect Dis 1999;179(Suppl 1):S36-47.
16. Blenden DC, Creech W, Torres-Anjel MJ. Use of immunofluorescence
examination to detect rabies virus antigen in the skin of humans
with clinical encephalitis. J Infect Dis
17. 1986;154:698-701.
18. Johnson RT, Gibbs CJ. Medical progress: Creutzfeldt-Jakob disease
and related transmissible spongiform encephalopathies. N Engl J
Med 1998;339:1994-2004.
Arriba
--------------------------------------------------------------------------------
|