S8. CORRELACION ENTRE EL ASPIRADO MEDULAR, LA
BIOPSIA ÓSEA Y EL INMUNOFENOTIPO EN LINFOMAS DE CÉLULA PEQUEÑA.
CASO 3
HISTORIA CLÍNICA:
Paciente de 62 años de edad que
ingresa el 14-3-97 por la aparición de una tumoración parotídea derecha. No
presentaba antecedentes patológicos de interés salvo hiperuricemia.
Exploración física: Buen estado general sin
síntomas B. No se palpan adenopatías periféricas ni visceromegalias.
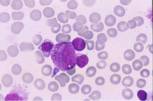
Pruebas complementarias: Hemograma: Hb:154g/L,
VCM: 86 fL, leucocitos: 7,1x109/L, linfocitos (2.2x109/L)
de morfología normal. Plaquetas: 206.0x109/L. Bioquímica:
LDH: 6,8 mKat/L, albúmina: 68g/L, proteínas totales: 70g/L
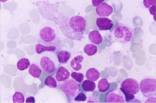
Se realizó una PAAF de la tumoración
parotídea que mostró celularidad monomorfa linfoide de núcleos irregulares y
cromatina fina granular, y se informó como población linfoide con atipias
sugestiva de linfoma. Con esta información se realizó una biopsia ganglionar/parotídea
que se informa como linfoma folicular de célula centrofolicular grado I; no
puede descartarse que la lesión se origine en un ganglio intraparotídeo.
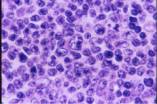
La impronta de biopsia ósea mostró una
médula conservada con 5% de linfocitos heterogéneos, sin morfología sugestiva
de centrocitos. No se realizó inmunofenotipo
por falta de suspensión celular, por lo que se consideró como médula no
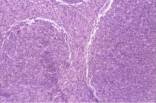
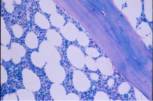
infiltrada. La biopsia ósea mostró una estructura trabecular normal, las
tres series bien representadas y la presencia de agregados paratrabeculares de
linfocitos tipo centrocitos compatible con linfoma folicular.
RX: en la TAC toracoabdominal se observaban
adenopatías mediastínicas peritoneales, retroperitoneales y axilares pequeñas.
Esteatosis hepática.
ICONOGRAFÍA
DIAGNóSTICO:
LINFOMA FOLICULAR grado I ESTADIO IV.
Comentarios:
El paciente, después de 6 meses
de abstención terapéutica, inició tratamiento con quimioterapia: Leukeran y
prednisona, por detectarse aumento de
las adenopatías en una TAC de control.
Se obtuvo buena respuesta con disminución de la masa tumoral..
Evolución:
En un control a principios de
este año aparece pequeña banda monoclonal,
y aumento de LDH (9,6 mKat/L). En la TAC se aprecia recidiva
retroperitoneal, peri-renal y a nivel de bifurcación ilíaca mazacote
adenopático de 6x3. Se decide administrar 6 ciclos de FCM (fludarabina,
ciclosfosfamida y mitoxantrone), que el paciente rechaza por lo que se vuelve a
administrar leukeran y prednisona.
En la biopsia ósea de
reevaluación previa al tratamiento se observó: trabéculas conservadas, las tres
series bien representadas y sin evidencia morfológica de infiltración por
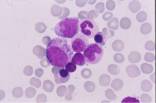
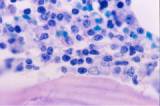
linfoma. En la impronta de la biopsia se aprecia una infiltración del
14% por linfocitos atípicos cuya morfología sugiere centrocitos y
centroblastos. El estudio inmunofenotípico por citometría de la
suspensión celular muestra una
población linfoide B del 13% y una población T del 12%. Aislada la población B
CD19 se observa un CD79b: 35% (m), CD10: 60%, un CD5 y CD23 negativos y un
predominio de cadenas lambda 19% (i) sobre kappa: 10%, lo que se interpreta
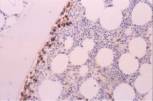
como infiltración por linfoma folicular. Con estos resultados se realiza un
CD20 en la biopsia ósea que permite detectar una mínima infiltración
paratrabecular.
DISCUSIÓN casos 2 y 3:
El linfoma folicular es uno de
los linfomas no Hodgkin más frecuente en nuestro medio. Acostumbra a
comportarse de manera indolente, tiene buena respuesta a la quimioterapia pero
recidiva con frecuencia, por lo que se considera un linfoma incurable. La base
molecular de este linfoma en el 95% de
los casos es la presencia del gen bcl-2 hecho relacionado con la presencia de
la t(14;18) o reordenamiento del gen, lo que confiere una alta protección de
estas células a la apoptosis, lo que junto a una capacidad proliferativa baja
condiciona su comportamiento clínico. Es probable que además de la activación
del gen bcl-2, intervengan otras lesiones genéticas o factores del huésped,
para desarrollar un linfoma folicular. En el curso de la evolución, la
ocurrencia de otras lesiones genéticas como mutaciones de la p53,
reordenamientos del c-myc o inactivación de la p16 favorecen la progresión a un
linfoma de célula grande. La presentación ganglionar diseminada con afectación
de médula ósea al inicio es un hecho frecuente; la expresión periférica es poco
frecuente al inicio (20%). La valoración de la infiltración en medula ósea la
podemos realizar mediante técnicas morfológicas como aspirado medular o
impronta, biopsia ósea, inmunofenotipo y/o inmunohistoquímica. La sensibilidad
de la citología en el aspirado medular o impronta versus la histología en la
biopsia ósea está en función del grado y del tipo de infiltración. En el 70% de
casos la infiltración es nodular y frecuentemente paratrabecular, en estos
casos la biopsia ósea sola permite confirmar la positividad de la médula ósea,
y puede pasar desapercibida en el aspirado medular, como ocurrió en el caso
3 al diagnóstico, e incluso en la suspensión celular para realizar el
inmunofenotipo ya que debido al tipo de infiltración paratrabecular acompañada
de fibrosis, impide que obtengamos la población patológica al aspirar. En el
30% de casos restantes la infiltración es intersticial o difusa, y dependerá
del porcentaje de infiltración, la rentabilidad de uno u otro método; en los
casos en que la infiltración es mayor del 30% se detectará en ambos métodos, si
la infiltración es inferior al 30% acostumbra a ser más rentable la citología
junto con el inmunofenotipo y puede pasar desapercibida en la biopsia ósea, como
ocurrió en el caso 2 y en la reevalución en el caso 3. El inmunofenotipo
nos permite aislar la población linfoide B adquiriendo un número importante de
células que permita detectar clonalidad mediante la restricción de IgS y la
positividad delante de diferentes antígenos como CD10 en caso del linfoma
folicular, junto con la expresión de
IgM, IgD y el comportamiento de otros marcadores B como CD20, CD79b, FMC-7 y CD22.
La realización y valoración
conjunta de estas técnicas permite mayor rentabilidad, tanto en el diagnóstico
como en el seguimiento de estos linfomas, que utilizadas aisladamente; además,
es importante siempre que sea factible, añadir al estudio la detección por
biología molecular del gen bcl-2 que constituye un método diagnóstico y el mejor método de seguimiento junto con la
b2-microglobulina que se asocia con la recaída, como se ha demostrado
recientemente.
Bibliografía:
- Hanson
CA, Kurtin PJ, Katzmann JA y cols. Immunophenotypic analysis of peripheral
blood and bone marrow in the staging of B-cell malignant lymphoma. Blood 1999; 94(11):
3889-3896.
- Lopez-Guillermo
A, Cabanillas F, Mclaughlin P y cols. Molecular response assesed by PCR is the
most important factor predicting failure-free survival in indolent
follicular lymphoma: update of the MDACC series. Annals of Oncology, 11
suppl 1:137-40. 2000.
- S
Pittaluga, A Tierens, Y L Dodoo y cols. How reliable is histologic examination of
bone marrow trephine biopsy specimens for the staging of non-Hodking
lymphoma?. Am J Clin Pathol, 111:
179-184, 1999.