
 Nº 853. Comunicación libre
Nº 853. Comunicación libre
|
Coexistencia de Morfea Generalizada y Cirrosis Biliar Primaria en un paciente varón M Carmen González-Vela (*)[1], Marcos A Gonzalez-Lopez[2], Marta Drake[3], Marta Mayorga Fernández[4], Susana Armesto[3], Hector Fernández Llaca[3], J. Fernando Val Bernal[1] |
|
|
lay:none">fiogf49gjkf0d ANTECEDENTES: La morfea generalizada (MG) y la cirrosis biliar primaria (CBP)pueden asociarse. Sin embargo, que nosotros sepamos, sólamente se han publicado 6 casos y todos eran mujeres. Nosotros presentamos un caso de MG en un paciente varon de 62 años previamente diagnosticado de CBP con anticuerpos M2 positivos. Este caso es el primero en la literatura en que ambas entidades coexistenen un varón. CASO: Un paciente varón de 62 años de edad diagnosticado de CBP con anticuerpos positivos M2 , desarrolló tres años más tarde múltiples placas induradas generalizadas en el tronco y las extremidades. Las pruebas de función hepatica estaban elevadas y los niveles de IgG e IgA eran normales. Estudios inmunoserológicos demostraron positividad para los anticuerpos (ANA) a títulos bajos (1:80) con un patrón homogeneo, positividad para los anticuerpos antimúsculo liso (1:40),y el factor reumatoide(FR) de 103mg/dl. Loshallazgos clínicos, analíticos e clínicos, analíticos e histológicos eran concordantes con MG. Este caso refuerza la hipótesis del posible vínculo patogenético entre CBP y MG.
|
||
|
|
El solapamiento entre Esclerodermia sistémica limitada (Sd de Crest) y Cirrosis biliar primaría (CBP) es bien conocido(1,2). Sin embargo, la asociación entre esclerodermia localizada o morfea y CBP es muy rara. Sólamente se han publicado 6 casos de morfera localizada con CBP y todos los casos eran mujeres (2-7).
|
|
|
|
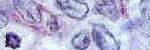
DESCRIPCION DEL CASOUn paciente varón de 62 años de edad diagnosticado de CBP con anticuerpos positivos M2, desarrolló tres años más tarde múltiples placas induradas, hiperpigmentadas, generalizadas y simétricas en el tronco y las extremidades (Figura 1 y 2). No mostraba atrofia muscular , ni otras alteraciones sistémicas. Las pruebas de función hepática estaban elevadas y anticuerpos anti DNA, anti-Sm, anti-RNP, anti-Jo1, anti-Ro/SSA, anti-La/SSB, anti-Scl 70 (topoisomerase I), anti-centromero, anti-thiroides y anticuerpos frente a las células parietales gastricas fueron negativos.Se realizaron dos biopsias de las lesiones cutáneas (abdomen y espalda)cuyos hallazgos histopatológicos fueron un engrosamiento del colágeno de la dermis media y profunda con atrofia de glándulas sudoriparas (Figura 3).En la dermis existía un ligero infiltrado inflamatorio linfocitario perivascular superficial.La epidermis estaba ligeramente engrosada. Se diagnosticó de morfea generalizada MG) asociada a una CBP. Las lesiones cutáneas fueron tratadas con corticoides tópicos con muy poca mejoría. Un año más tarde se realizó trasplante hepático, reconociéndose una regresión gradual de las lesiones hasta su completa resolución.
|
|
|
|
La esclerodermia localizada o morfea se clasifica en diferentes variantes clínicas que incluyen morfea en placa, morfea lineal, MG y morfea profunda (8). La ausencia de fenómeno de Raynaud, esclerodactilia y afectación de órganos internos diferencian
|
|
|
|
1. Akimoto S, Ishikawa O, Muro Y, Tagaki H, Tamura T, Miyachi Y. Clinical and inmunological characterization of patients with systemic sclerosis overlapping with primary biliary cirrhosis: a comparision with patients with systemic sclerosis alone. J Dermatol, 26: 18-22, 1999. 2. Göring HD, Panzner M, Lakotta W, Ziemer A. Koinzidenz von Sklerodermie und primär biliärer Zirrhose. Ergebnisse einer systematischen studie im dermatologishen Krankengut. Hautarzt, 49: 361-366, 1998. 3. Suyama Y, Murawaki Y, Horie Y, et al. A case of primary biliary cirrhosis associated with generalized morphea. Hepatogastroenterology, 31: 199-200, 1986. 4. Natarajan S, Green ST. Generalized morphoea, lichen sclerosus et atrophicus and primary biliary cirrhosis. Clin Exp Dermatol, 11: 304-308, 1986. 5. Wong S, Holt PJA. Generalized morphoea and primary biliary cirrhosis: a rare association and improvement with oxypentifylline. Clin Exp Dermatol, 17: 371-373, 1992. 6. Göring HD, Ziemer A, Lakotta W. Koinzidenz von M2-Antikörper-positiver primär biliärer Zirrhose mit zirkumskripter Sclerodermie und erfolgreiche Therapie mit Ursodeoxycholsäure. Akt Dermatol, 21: 300-304, 1995. 7. Reed JR, De Luca N, McIntyre AS, Wilkinson JD. Localized morphoea, xanthomatosis and primary biliary cirrhosis. Br J Dermatol, 143: 652-653, 2000. 8. Hawk A, English III JC. Localized and systemic scleroderma. Semin Cutan Med Surg, 20: 27-37, 2001 9. Takehara K, Sato S. Localized scleroderma is an autoimmune disorder. Rheumatology, 44: 274-279, 2005. 10. Talwalkar JA, Lindor KD. Primary biliary cirrhosis. Lancet, 362: 53-61, 2003. 11. Fujimoto M, Sato S, Ihn H, et al. Autoantibodies to mitochondrial 2-oxo-acid dehydrogenase complexes in localized scleroderma. Clin Exp Immunol, 105: 297-301, 1996. 12. Watt FE, James OFW, Jones DEJ. Patterns of autoinmunity in primary biliary cirrhosis patients and their families: a population-based cohort study. Q J Med, 97: 397-406, 2004. 13. Sgonc R, Gruschwitz MS, Dietrich H, et al. Endothelial cell apoptosis is a primary pathogenetic event underlying skin lesions in avian and human scleroderma. J Clin Invest, 98: 785-792, 1996.
|
|
|
|
|
|
|
|
|
Web mantenido y actualizado por el Servicio de informática uclm. Modificado: 16/06/2015 17:19:20