
 Nº 821. Comunicación libre
Nº 821. Comunicación libre
|
Colitis Colágena. Revisión de la literatura. Presentación de un caso. Cira Velasco Elizalde[1], Carlos Alfonso Sabatier[2], Norma Ladrón de Guevara[2] |
||
|
lay:none">fiogf49gjkf0d La colitis colágena ha pasado a través del tiempo por distintas denominaciones: Colitis linfocítica, microscópica, microscópica linfocítica y está considerada condición inflamatoria no específica del intestino, o formas menores de colitis, caracterizándose por diarreas crónicas o intermitentes sin identificación de patógenos microbianos en heces ni en mucosa. El 80 % de los casos presenta exámenes endoscópicos negativos o existe eritema por zonas de la mucosa colónica. La radiología contrastada de colon es negativa e histológicamente existe engrosamiento de la banda de colágena, aumento de linfocitos en lámina propia, células plasmáticas y eosinófilos, lesión del epitelio superficial con vacuolización citoplasmática, teniendo como criterios diagnósticos clínicos, histológicos y endoscópicos los anteriormente citados. El tratamiento es a base de medidas sintomáticas, promulgándose el uso de Salicilatos, Bismuto, Esteroides, Colestiramina, o Antibioticoterapia si los anteriores han fracasado. Se trata de una paciente femenina de 55 años con el antecedente de 3 intervenciones quirúrgicas abdominales y ser ingestora de AINEs que acude a consulta por cuadros diarreicos mixtos frecuentes desde joven, los cuales se han agudizado, decidiéndose realizar: biopsia de yeyuno: negativa y colonoscopia: normal hasta el sigmoides, no lográndose proseguir el estudio por estenosis post quirúrgica, se toman muestras de biopsias en cada uno de los segmentos colónicos explorados y el informe anatomopatológico reporta: Colitis colágena. por lo infrecuente de esta patología nos propusimos revisar el tema y presentar el presente trabajo.
|
|||
|
|
La colitis colágena, fue descrita por Lindstrom en 1976 (1), y es considerada como una nueva forma de Enfermedad Inflamatoria del Intestino (EII) donde se incluyen la colitis colágena y la linfocítica (2). La incidencia reportada es baja, pero según estudios se plantea que es similar a la del la Enfermedad de Chron (3) y su diagnóstico ha experimentado un aumento en los últimos años, dado el uso de la colonoscopia en la investigación de las enfermedades del colon, junto con el examen histopatológico de las biopsias obtenidas, lo que nos ha permitido el reconocimiento de distintas patologías, entre las que tenemos las formas «menores» de colitis, como también se le denomina a esta patología. La etiopatogenia de esta entidad es incierta y entre las diferentes hipótesis sugeridas se han implicado factores inmunológicos, la administración de antiinflamatorios no esteroideos y citotoxinas bacterianas (4, 2) en la cual está enmarcada la Colitis colágena siendo la terminología de este grupo de enfermedades, confusa. La colitis microscópica, como también es llamada recientemente incluye la colitis linfocítica y la colitis colágena (5,6), siendo catalogada como una condición inflamatoria no infecciosa del intestino (7). Recientemente se propuso utilizar este término para describir no sólo a estos dos tipos de colitis, sino a todos los casos caracterizados por diarrea acuosa crónica con estudios endoscópicos y radiológicos normales, que presentaban cambios microscópicos en el colon, donde se incluirían también los pacientes con cambios histológicos sugestivos de colitis ulcerosa o colitis de Crohn, de colitis por citomegalovirus u otros agentes infecciosos (en pacientes con sida), por lo que se decidió restringir el término colitis microscópica para describir de forma conjunta a la colitis colágena y a la colitis linfocítica, que por otro lado parecen ser enfermedades relacionadas (4) o si ambos tipos de colitis son estadíos de una misma patología (8). La enfermedad es más frecuente en mujeres entre la quinta década (8,2,6) y 7ª década de la vida (9, 10, 8). Se presenta con alguna frecuencia en hombres (7,5) y en niños (5,8). Datos recientes establecen que la incidencia anual es de 4-6/100.000 habitantes (11). La prevalencia de esta enfermedad es muy baja, en el Hospital John Hopkins, se detecta en 4 de cada 1.000 biopsias colónicas dirigidas a lesiones no neoplásicas (12) Saul et al reportan cifras entre el 1-2% de los pacientes sometidos a biopsias de colon por procesos no tumorales (13), mientras Harewood GC, y col. planten entre el 5 9,5% de los pacientes que son sometidos a colonoscopía para estudio de diarrea crónica (14). Se ha sugerido etiología autoinmune por su asociación a entidades de este tipo como son la Artritis reumatoide (AR), Rsclerodermia, Lupus discoide entre otros (15,2). Se reporta la historia de ingestión de A.I.N.E.s por largo tiempo (2, 5,6,10). Tysk C y col. han detectado los AINEs como causa de la CC entre el 30 al 70% de los casos (16), planteándose que la ingesta de AINEs podría producir alteraciones de la permeabilidad intestinal, lo que llevaría el ingreso de antígenos y la consecuente reacción inflamatoria en la mucosa (17) o podría venir mediado por la inhibición de la síntesis de prostaglandinas en la mucosa colónica. (18.). Los mecanismos fisiopatológicos de la diarrea serían por una disminución del intercambio cloro / bicarbonato y por un aumento de la secreción de cloro (17). Además se plantea que los antibióticos, el ticlopidine entre otros (4,6,8) pueden causar esta patología. Se cita la Esclerodermia (2), Artritis Reumatoidea (5) patología tiroidea (2) o Enfermedad Celíaca (2), dado la coexistencia de la colitis microscópica y estas patologías a predominio de la colitis linfocítica (19,2), no habiéndose identificado patógenos microbianos en Heces fecales o en mucosa. El examen físico es normal en el 80% de los pacientes, sin signos físicos específicos. CRITERIOS DIAGNOSTICOS El diagnóstico de la colitis colágena y linfocítica está basado en criterios clínicos, endoscópicos y, fundamentalmente, histológicos. Criterios clínicos La sospecha clínica de una colitis microscópica debe realizarse ante pacientes con diarrea acuosa crónica o intermitente. Los complementarios rutinarios suelen ser normales son normales. La diarrea tiene características funcionales, regularmente no existe sangre en las heces, la pérdida de peso es poco habitual, por lo que puede confundirse con un Síndrome de intestino irritable (4). Criterios endoscópicos Esta rara entidad afecta difusamente todo el colon (2), pero con distribución en parches (4,6), aunque existen autores que plantean que la prevalencia en muestras tomadas en colon derecho es alta (23 y 15% respectivamente) (20,21), por lo que una simple muestra rectal puede ser inadecuada para excluir el diagnóstico. La endoscopia es normal en el 80 % de los pacientes, excepto algunas zonas con edema y eritema (4). Criterios histológicos La biopsia muestra bajo grado inflamatorio no específico, con una espesa o gruesa banda subepitelial de colágeno que sobrepasa según algunos autores las 7 mm (22,2), mientras que otros autores plantean superior a 10 mm (2,4,6,7,10) hasta 100mm (23) , planteándose que la medida en individuos sanos oscila entre 1,2 y 6,9 mm (2) y que esta banda de colágeno es más gruesa en el colon proximal y descendente que en el sigmoide y recto, de lo cual se desprende que para el diagnóstico es indispensable la realización de biopsias múltiples en todos los segmentos del colon (2), compuesta de colágeno tipo I, III, IV y VI (6) que atrapa capilares superficiales y que presenta un borde inferior irregular y desflecado (4). La causa de los depósitos colágenos es por los fibroblastos pericriptas el cual es el principal proceso patológico en la inflamación tiene una etiopatogenia desconocida (6). Sin embargo existen autores que plantean que el depósito de colágeno subepitelial en la colitis colágena se debe fundamentalmente a una reducida degradación más que a un aumento de síntesis de dicho colágeno (10). El infiltrado inflamatorio crónico de la lámina propia a expensas de linfocitos, células plasmáticas y eosinófilos (2,6,10). La presencia de algunos neutrófilos no excluye el diagnóstico, pero no se observan abscesos crípticos ni existe distorsión de la arquitectura glandular (4). Además existe lesión del epitelio de superficie, con aplanamiento de las células, pérdida de polaridad de los núcleos y vacuolización citoplasmática, pudiendo llegar a desprenderse totalmente el epitelio en algunas zonas (4,6), así como aumento del número de linfocitos intraepiteliales (normal < 7 por 100 células epiteliales) (4,6), con arquitectura criptal conservada (6). Sin embargo autores con consideran patológica una cifra mayor de 20 linfocitos por cada 100 células epiteliales (normal, alrededor de 5 por cada 100 (2). TRATAMIENTO El tratamiento es fundamentalmente sintomático. (2,6,7,9,10) y la respuesta es irregular. Algunos pacientes pueden presentar remisiones espontáneas de la diarrea (4,24), y otros pueden mejorar con tratamiento sintomático (antidiarreicos y agentes formadores de masa). Deben suprimirse fármacos que podrían ser el origen de la diarrea (AINE, ticlodipina, ranitidina, venotónicos (4). La respuesta al tratamiento varía desde la remisión completa clínica e histológica hasta la mejoría sintomática con persistencia de las alteraciones histológicas (9). Cuando estas medidas fallan se requiere el inicio de un tratamiento específico. Salicilatos En la colitis colágena la respuesta a los salicilatos (2,4,10,17,22) (salazopirina, mesalazina) es de alrededor del 40-60 %, basados en series amplias retrospectivas de pacientes (4). En un número considerable de pacientes, se produce la recurrencia de los síntomas tras suspender estos fármacos, siendo necesario la realización de tratamientos de mantenimiento. De forma empírica se aconseja iniciar el tratamiento con mesalazina a dosis de 3 g/día durante al menos 1 mes (4,9). Si el tratamiento es efectivo debería mantenerse durante al menos 3 meses, y en este momento intentar suspenderlo. Si se observa la recurrencia de los síntomas será necesario iniciar un tratamiento de mantenimiento (4). Corticosteroides La Prednisona (2,4,10,15,22,25) (1 mg/kg/día, vía oral) es uno de los tratamientos más efectivos en la colitis colágena. De acuerdo con la literatura, hasta un 80 % de los pacientes responden a este fármaco. Sin embargo, el efecto no es sostenido y la recidiva ocurre precozmente (4). La dosis requerida para mantener la remisión es a menudo inaceptablemente alta, superior a los 20 mg/día (4,6). Recientemente, se ha sugerido que la budesonida (4,6,7,9,24,26) (9 mg/día) puede ser también altamente eficaz en la colitis colágena, incluso en pacientes refractarios a la Prednisona (4,7,9), la dosis de mantenimiento oscila entre los de 3-6 mg/día, con escasos efectos secundarios (4). Son necesarios estudios controlados para confirmar estos prometedores resultados. Colestiramina La colestiramina (4,6,26) se ha utilizado en la colitis microscópica basándose en su efecto quelante de citotoxinas bacterianas y de ácidos biliares. Recientemente, se ha demostrado que un 40-65 % de los pacientes con colitis colágena y linfocítica presentan de forma concomitante malabsorción de ácidos biliares, idiopática o asociada a colecistectomía. En esta situación la colestiramina ha mostrado ser altamente eficaz con tasas de remisión clínica entre el 85 y el 92 %. La dosis inicial de colestiramina recomendada es de 8 g/día (dosis promedio: 4 - 12 g/día). Algunos pacientes no recaen post suspensión del tratamiento tras 3 a 6 meses de tratamiento (4). Otros fármacos Diferentes antibióticos (eritromicina, penicilina, metronidazol (2,4,6,10), la mepaqrina (2,4,6) y el subsalicilato de bismuto (2,4,10,25) han mostrado también ser eficaces. Finalmente, otra alternativa terapéutica sería el uso de fármacos inmunosupresores (azatioprina y 6-mercaptopurina) a dosis habituales para otras enfermedades inflamatorias (6,26). INDICACIONES QUIRURGICAS
|
||
|
|
Se realiza revisíon de la literatura de esta rara entidad nosológica y se presenta un caso clínico.
|
||
|
|
Caso clínico A.P.F.: Tío: + TM / Colon. A.P.P.: Discopatía vertebral y Osteoartrosis. Intervenciones quirúrgicas: Quiste de ovario derecho. Embarazo ectópico. Paciente femenina de N L G de 57 años de edad, que acude con el antecedente de padecer de cuadros diarreicos frecuentes, de más de 13 años de evolución, precedidas por distensión abdominal, en número de 2 a 3, pastosas, que van al fondo de la taza, claras, que se acompañan de flatulencia excesiva y cólicos abdominales, sin flemas al inicio del cuadro, pero que en los últimos tiempos estos han aparecido y han aumentado en el tiempo. No refiere sangre, ni pujos, ni tenesmo, antiguamente sin relación prandial, y que actualmente aumenta con la ingestión de leche y lo relaciona con stress. Examen físico: Buen estado general. PESO: 59 Kgs MUCOSAS: Húmedas, normocoloreadas. T.C.S.: No edemas en Ms Is. ABDOMEN: ligeramente globuloso, que sigue los movimientos respiratorios y golpes de tos. Cicatrices en hemiabdomen inferior, secuela de intervenciones quirúrgicas. Suave, depresible, no doloroso a la palpación superficial ni profunda, no visceromegalia. Ruidos hidroáeros presentes y normales. Timpanismo abdominal ligeramente aumentado. Ap. Resp: MV normal. No estertores. Ap. C V: Ruidos rítmicos y bien golpeados, PR. 84 x min. TA: 120/80. I:D.: Síndrome diarreico crónico mixto para estudio. Comentario: Por la aparición de las flemas en las deposiciones y su aumento a través del tiempo se decide iniciar el estudio por el colon. Se indica: Rx Colon por Enema Colonoscopia. Endoscopia alta con toma de frotis duodenal y mucosa de yeyuno. 3 Heces Fecales. Indispensables Se reciben complementarios indicados: Hb: 12,9 g/l Hto: 40 vol VSG: 15 mms 1a hora. Leucos: 10,1 x 109 S: 0,48 L: 0,50 M: 0,1 E: 0,1 Glicemia: 6,42 umol/l Creatinina: 90 TGP: 13 TGO: 13 FA: 69 GGT: 16 TRIGLIC: 2,71 Ac. Urico: 471 umol/l Rx Colon por Enema: Diverticulosis del colon. Estenosis sigmoidea. 3 Heces fecales: Negativo. Colonoscopia 2002- 58 Se explora con el CF EVIS 100 hasta visualizar la mucosa del colon sigmoides, el cual tiene una luz muy tortuosa y angulada, el ángulo rectosigmoideo muestra una estenosis muy estrecha que impide el paso del endoscopio sin riesgos, siendo la mucosa normal en todo el trayecto explorado, con una motilidad y elasticidad normal. CONCLUSIONES: ESTENOSIS SIGMOIDEA: POST QUIRURGICA? POST DIVERTICULITIS? OBSERVACIONES: BIOPSIA COLON INFORME ANATOMOPATOLOGICO BIOPSIA COLON: 0200359 Se reciben 8 fragmentos de mucosa colónica que muestra: Infiltrado inflamatorio crónico en la lámina propia, compuesto fundamentalmente por linfocitos, células plasmáticas y eosinófilos. Lesión del epitelio de superficie, con aplanamiento de las células, pérdida de polaridad de los núcleos y vacuolización citoplasmática y aumento del número de linfocitos intraepiteliales. CONCLUSIONES: El cuadro histológico es compatible con una Colitis Colágena. Correlacionar con la clínica. Se mantiene tratamiento sintomático, dada la negativa de la paciente a utilizar salicilatos y o Prednisona.
|
||
|
|
Existe un aumento progresivo del número de casos diagnosticados, con claro predominio en mujeres (6-8/1), siendo el grupo de edad más afectado entre la quinta-séptima década, aunque un 25% son menores de 45 años (2, 4,8,10). La historia de tomar AINEs es uno de los factores etiológicos de esta enfermedad (2,5,8), hasta en un 70% de los casos según reportan algunos autores (17) con mecanismos patogénicos claramente explicados (17), aunque algunos autores creen que la artropatía que motivó el consumo de los AINE sería la que guardaría relación con la Colitis colágena (18) Se ha planteado la asociación de la Colitis colágena a patologías autoinmune como la AR, patologías tiroideas entre otras (2,5).
Nuestro caso clínico concuerda con la literatura mundial de todos los tiempos, excepto en la asociación con patologías autoinmune, no obstante no se ha podido descartar la Enfermedad celíaca ya que la paciente no se ha realizado el estudio indicado. En la actualidad la paciente se mantiene estable con escasas cuadros diarreicos que se controlan con tratamiento sintomático.
|
||
|
|
1 - Lindstrom CG. Collagenous colitis with watery diarrhea. A new entity. Pathol Eur 1976; 11: 879. 2 Farreras. Tratado de Medicina Interna. 9ª Edición en CD Room. 13ª Edición. 3 - Agnarsdottir M, Gunnlaugsson O, Orvar KB, et al. Collagenous and lymphocytic colitis in 4.- Fernández Bañares F. y Viver Pi-Sunyer J. Tratamiento de las enfermedades gastroenterológicas. Sección IV. Intestino grueso. Capítulo 35: Colitis colágena y linfocítica. AEG - Asociación Española de Gastroenterología. Secretaría técnica: Ediciones Doyma, S.L.
5 - H. Pallarés Manrique. Colitis microscópicas, ¿qué son y qué hacer? Rev. Andaluza de Patología Digestiva. Aula Médica Revista. grupo Aula Médica. Com. VOLUMEN 26. N.º 3. JULIO-SEPTIEMBRE 2003.a 6 - J. Miquel Plaza, L. A. Gil Grande, F. García Hoz, E. Peña y D. del Pozo. Colitis colágena: una entidad con diversas opciones terapéuticas. (Rev Clín Esp 2000; 200:602-604). 7 - B. FEYEN*, G. C. WALL_, E. P. FINNERTY_, J. E. DEWITT§ & R. S. REYES. Meta-analysis: budesonide treatment for collagenous colitis. Aliment Pharmacol Ther 2004; 20: 745749. 8 - J Díaz Blasco y R. García Valriberas. Colitis collágena y linfocítica. Med Clin (Barc)1997; 108: 791-796. 9 - M. J. MENDUIÑA GUILLÉN, P. ALAMINOS GARCÍA, M. VALENZUELA Barranco. Colitis microscópica. Un diagnóstico a tener en cuenta en caso de diarrea secretora. AN. MED. INTERNA ( 10 - Manual Merck. Ediciones Harcourt. 2000. 11 - Tysk C, Bohr J, Olesen M, Eriksson S, Jarnerot G. Microscopic colitis-more common cause of diarrhea thn believed. Biopsies are the only way to diagnosis, drug treatment is effective. Lakartidningen 2005;102:2210-2214. 12 - Lazenby AJ, Yardley JH, Giardiello FM, Bayless TM. Pitfalls in the diagnosis of collagenous colitis. Experience with 75 cases from a registry of collagenous colitis at the 13 - Saul SH. The watery diarrhea-colitis syndrome. A review of collagenousand microscopic/lymphocitic colitis. Int J Surg Pathol 1993; 1: 65-82. 14 - Harewood GC, Olson JS, MatteK NC, Holub JL, Lieberman DA. Colononic biopsy practice for evaluation of diarrea in patientes with normal endoscopio findings: results from a nacional endoscopio database. Gastrointestinal Endosc. 2005 Mar;61:371-375. 15 - ENFERMEDAD INFLAMATORIA INTESTINAL. Otras entidades inflamatorias intestinales. Aula Acreditada. Programa anual 2001- 2002 de formación continuada acreditada para médicos de atención primaria. 16 - Tysk C, Bohr J, Olesen M, Eriksson S, Jarnerot G. Microscopio colitis-more common cause of diarrhea thn believed. Biopsies are the only way to diagnosis, drug treatment is effective.Lakartidningen 2005;102:2210-2214 17 - Riddell RH, Tanaka M, Mazzoleni G. Non-steroidal anti-inflammatory drugs as a possible cause of collagenous colitis: a case-control study. Gut 1992;33:683-686. 18 - Giardello FM, Hansen FC, Lanzeby, et al. Collagenous colitis in setting of nonsteroideal antiinflammatory drugs and antibiotics. Dig Dis Sci 1990;35:257-260. 19 - Protic M, Jojic N, Bojic D, Milutinovic S, Necic D, Bojic B, Svorcan P, Krstic M, Popovic O. Mechanism of diarrhea in microscopic colitis. World J Gastroenterol 2005;11:5535-5539. 20 - Gillet, HR, Freeman, HJ. Prevalence of celiac disease in collagenousand lymphocytic colitis. Can J Gastroenterol 2000; 14: 919. 21 - Thies WJ, van Baarlen J, Kleibeuker JH, Kolkman JJ. Microscopio colitis: prevalence and distribution throughout the colon in patients with chronic diarrhoea. The Journal of Medicine 2005;63:137-140. 22 - Da Silva JG, De Brito T, Cintra Damiao AO, Laudanna AA and Sipahi AM. Histologic study of colonic mucosa in patients with chronic diarrhea and normal colonoscopic findings. J Clin Gastroenterol 2006;40:44-48. 23 - Gómez, R. A; Mariño, G; Kestenberg, A; De Lima, E; Carrascal, E; Posada, J. G; Holguín, J; Tuffi, F; Mayoral, L. G. Colitis Colágena. Una buena razón para tomar biopsias de recto en pacientes con diarrea crónica. Rev. colomb. gastroenterol; 4(4):359- 63, oct.-dic. 1989. ilus. 24 - Lee E; Schiller LR; Vendrell D; Santa Ana CA; Fordtran JS. Subepithelial collagen table thickness in colon specimens from patients with microscopic colitis and collagenous colitis Gastroenterology 1992; 103 (6): 1790-6. 25 - Loftus EV Jr. Microscopic colitis: epidemiology and treatment. Am J Gastroenterol 2003;12:S31-S36. 26 - Horacio Vázquez. Colitis microscópica. ¿Es necesaria la biopsia de colon ante una mucosa endoscópicamente normal? Acta Gastroenterol Latinoam 2006;36:51-56. 27.- Schiller LR. Chronic diarrhea. Gastroenterology 2004;127: 287-293.
|
||
|
|
- Oristel Ihosvanny Felipe Fereira (04/05/2007 0:46:53)
- CIRA VELASCO ELIZALDE (05/05/2007 6:10:41)
- CIRA VELASCO ELIZALDE (05/05/2007 6:11:00)
- José Francisco González Jacomino (03/06/2007 20:17:40)
- CIRA VELASCO ELIZALDE (04/06/2007 3:13:05)
- maria isabel lorenzo paz (27/06/2007 1:00:10)
|
||
|
|
|
Web mantenido y actualizado por el Servicio de informática uclm. Modificado: 16/06/2015 17:19:20
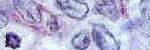
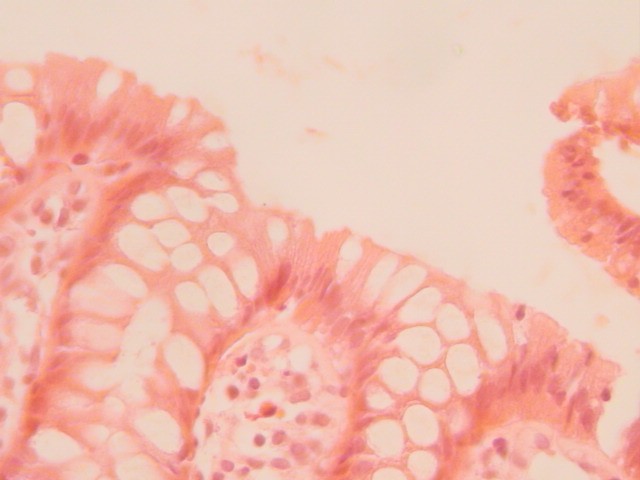 fiogf49gjkf0dFigura No. 1.
Colitis colágena. Mucosa cólica con aumento del grosor de la membrana basal del epitelio glandular. Técnica de PAS. Aumento 40.">
fiogf49gjkf0dFigura No. 1.
Colitis colágena. Mucosa cólica con aumento del grosor de la membrana basal del epitelio glandular. Técnica de PAS. Aumento 40.">