
 Nº 605. Comunicación libre
Nº 605. Comunicación libre
|
SINDROME DE TRANSCISIÒN: STEVEN-JOHNSON Y NECRÒLISIS EPIDÈRMICA TÒXICA. Adriana M. Balza Haddad[1], Camilo El Bahri Yondieh[2] |
|||||||||||||||||||||
|
lay:none">fiogf49gjkf0d Existen dos enfermedades distintas y reconocibles clìnicamente: el eritema multiforme (mayor y menor) y el grupo Steven Johnson y Necròlisis Epidèrmica Tòxica, estos ùltimos compartiendo aspectos etiològicos, patogènicos y terapèuticos.
A continuaciòn se presenta el caso de un preescolar masculino de 4 años de edad quien posterior al tratamiento con Àcido Valproico, desencadena fiebre, erupciòn cutànea en cara exacerbàndose dìas posteriores a cavidad oral, conjuntivas, tòrax y miembros superiores e inferiores, motivando el diagnòstico inicial de Steven- Johnson, siendo manejado por un equipo multidisciplinario de especialistas en el Unidad de Cuidados Intensivos con hidrataciòn endovenosa, inmunoglobulinas, corticoesteroides, cuidados de la piel y mucosas, con evoluciòn satisfactoria. A travès de estudios anatomopatològicos de las lesiones en la piel se confirma apoatosis citotòxica masiva de queratinocitos tratàndose de un Sìndrome de Transcisiòn o de Superposiciòn SSJ-NET.
|
||||||||||||||||||||||
|
|
El SSJ y la NET son reacciones mucutàneas potencialmente fatales que resultan de la hipersensibilidad a factores precipitantes variados: infecciones por virus,hongos o bacterias, enfermedades del tejido conectivo, neoplasias malignas, radioterapia, vacunas y multiples medicamnetos. Por lo tanto el reconocimiento precoz de estas reacciones es fundamental en cuanto permite un tratamiento oportuno. La ràpida suspensiòn del medicamento involucrado es probablemente la medida màs importante para reducir la morbimortalidad.
|
|||||||||||||||||||||
|
|
Se trata de preescolar masculino de 4 años de edad natural de Barinitas (estado Barinas), procedente de Barquisimeto (estado Lara) quien es llevado a la emergencia del hospital Luis Razetti del estado Barinas el dìa 30.07.06, por presentar inicio de enfermedad actual el dìa 26.07.06, caracterizado por erupciòn cutàneo morbiliforme localizado en cara, acompañado de fiebre, exacerbàndose con lesiones papulomatosas y confluentes costrosas en cavidad oral, conjuntivas con secreciòn purulenta, además en tòrax, miembros superiores y miembros inferiores.
Antecedentes:
Personales: esquema de vacunaciòn completo. Convulsiòn febril hace 3 meses, tratado inicialmente con Clonazepam (RivotrilR) y 15 dìas despuès terapia con Àcido Valproico 2cc cada 12 hr.
Familiares: tìo paterno epilèptico.
Examen Fìsico de ingreso: T: 39ºC Peso: 15.900g. Talla : 100 cm. FR: 25 rpm. FC: 100 lpm
En malas condiciones generales, afebril, hidratado, con lesiones maculopapulosas abundantes, rosadas en cara, tòrax y miembros superiores. Conjuntivas hiperèmicas, pupilas isocòricas. secreciòn purulenta a nivel de ambos ojos. Mucosa Oral seca, saliva espesa con abundantes lesiones ulcerativas con fondo sangrante. Ganglios retroauriculares y laterocervicales palpables. Tòrax simètrico normoexpansible, tiraje subcostal e intercostal con sibilantes bilaterales. Neurològico: vigil.
IMPRESIÒN DIAGNÒSTICA DE INGRESO
1.- Sindrome de Steven-Johnson
2.- Gingivoestomatitis.
3.- Conjuntivitis.
Plan:
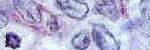
Clínico: valoración multidisciplinaria; Dermatología, ORL, Oftalmología, Neurologìa. Laboratorio: Hb: 10.1g/d Hct: 30.7% Leuc: 9.300mm3 Seg. 56.9%, Linf: 27.3%, Mon: 15.8% PCR: positive ½ diluciòn. VDRL: no reactivo. Uroanàlisis, Coproanàlisis: normal. Urea Nitrogenada. 126 gr en 24 hr. Histologìa: No se cuentan con las fotos de la citologìa realizada en piel, las cuales reportaron presencia apoptosis masiva de la epidermis. Tratamiento: OMITIR ACIDO VALPROICO.
Metilprednisolona 5 mg/Kg dosis única inicial y luego 3mg/kg EV cada 8hr por 5 días
Inmunoglobulinas 400mg/kg/dosis 130 cc EV OD por 5 días Bencidamina (SolunovarÒ) Terramicina Oftálmica. Interconsultas solicitadas:
ü Dermatología: considera diagnóstico de: 1. Eritema multiforme Stevens Johnson. 2. Necrólisis epidérmica tóxica. 3. Síndrome Shock Séptico. ü O.R.L: Observa lesiones en labios y cavidad oral recomienda solunovarÒ compuesto TID. ü Oftalmología: diagnostica: 1. Hemorragia Subconjuntival. 2. Secreción purulenta. 3. Leve queratitis. Recomienda Terramicina oft. cada 4 h. ü Neurología: recomienda RivotrilÒ ¼ de tableta cada 12 h. VO.
|
|||||||||||||||||||||
|
|
La evoluciòn de la enfermedad fue satisfactoria para este paciente, en el Hospital Dr. Luis Razetti del estado Barinas, permaneciò durante un mes y treinta dìas.
Actualmente continua su seguimiento por el servicio de Dermatologìa para el tratamiento de àreas hipopigmentadas de la piel. En la recuperaciòn tardìa se realizò intervenciòn quirùrgica de fìmosis. No ha manifestado problemas visuales hasta la fecha.
|
|||||||||||||||||||||
|
|
La piel es el blanco más frecuente de las reacciones adversas de los medicamentos las cuales ocurren en el 2% de todos los tratamientos siendo más común en mujeres, ancianos y pacientes con síndrome de inmunodeficiencia adquirida (SIDA). Se estima que 1 de cada 1.000 pacientes hospitalizados sufre una reacción cutánea grave a los medicamentos. Pese a su baja frecuencia, la importancia de estas reacciones se debe a que puede causar serias secuelas o llevar incluso a la muerte, la cual se estima entre 5% y 40% (1).
Los síndromes cutáneos graves que pueden ser inducidos por medicamentos incluyen: el síndrome de Stevens-Johnson (SSJ), síndrome de Lyell o Necrólisis Epidérmica Tóxica. (NET) el síndrome de hipersensibilidad del suero, la necrosis inducida por anticoagulantes y el angioedema (1,2).
Entre SSJ y NET existe un nexo que continúa siendo aceptado. Fue en 1922, cuando Stevens y Johnson estudiaron casos de niños con conjuntivitis, estomatitis, fiebre y erupción cutánea diseminada compuesta por máculas parduzcas y purpúricas muy parecidas al eritema multiforme pero con afectación de mucosas. Observaron que algunos de los casos diagnosticados como SSJ evolucionaban a NET. De esta manera se agrupó a estos cuadros en un controvertido espectro de enfermedad denominándose: síndrome mucocutáneo (3). Luego en 1993, se publicó un estudio basado en la clasificación clínica de estos síndromes, tomando en cuenta las características de las lesiones y el porcentaje de superficie corporal erosionada (4). Concluyéndose que existen dos enfermedades distintas y reconocibles clínicamente: el eritema multiforme (mayor y menor) y el grupo del SSJ y NET, apoyándose en la importancia del porcentaje de piel afectada lo cual serviría para el pronóstico del paciente, de esta manera se denominan SSJ cunado afecta por lo menos al 10% de la superficie corporal y NET cuando afecta a más del 30%. Los casos intermedios con una superficie erosionada entre el 10% y 30%, se clasifica como superposición o transcisión SSJ-NET. Al inicio del cuadro clínico, mientras no ha ocurrido el desprendimiento cutáneo en su totalidad son habitualmente son indistinguibles (3,4).
Fisiopatogenia.
Se ha propuesto que el SSJ y la NET resultan de la hipersensibilidad a factores precipitantes variados: infecciones por virus, hongos o bacterias, enfermedades del tejido conectivo, neoplasias malignas, radioterapia, vacunas y múltiples medicamentos (1). Se han implicado más de 100 medicamentos los más frecuentes son: sulfonamidas, trimetropim-sulfametoxazol, hidantoínas, carbamazepina, barbitúricos, fenilbutazona, piroxicam, cefalosporinas, quinolonas, aminopenicilinas, tetraciclinas. El Ácido Valproico considerado el más seguro de los antiepilépticos en cuanto al riesgo de reacciones cutáneas presentó un riesgo moderado similar al fenobarbital, esto se mostró en un estudio caso-control multicéntrico realizado en Europa para estimar el riesgo de desarrollo e afecciones cutáneas para diferentes fármacos (1,5).
Los mecanismos que conducen a la muerte de las células epidérmicas en áreas tan extensas son poco conocidos, centrándose en factores inmunológicos, genéticos y metabólicos propios de cada individuo. En la piel normal se observa un pequeño porcentaje de células apoptóticas en las capas más altas del estrato espinoso, participando en el proceso fisiológico de formación de la capa córnea. En los pacientes con NET se produce una apoptósis masiva de todas las capas de la epidermis. La producción local de citocinas por las células citotóxicas, entre otras el FNT (Factor de Necrosis Tumoral), lo cual contribuye a la apotosis de células epidérmicas. Los queratinocitos normales expresan en su superficie el antígeno Fas (CD95), un receptor transmembrana que al unirse al ligando Fas (LFas), desencadena la apoptosis de la célula. El LFas es una proteína de membrana, en condiciones normales los queratinocitos expresan cantidades muy bajas de LFas (3). Este ligando (LFas) se ha visto incrementado en pacientes con NET lo cual induce a la apoptosis del queratinocito. Se ha comprobado que puede bloquearse este efecto apoptótico mediante inmunoglobulinas que tengan la capacidad de bloquear el receptor Fas (3).
Manifestaciones Clìnicas.
El SSJ y la NET se caracteriza por la presencia de erosiones cutáneas y mucosas que están presentes en más de dos sitios y con frecuencia precedidas en 1 a 3 días por fiebre, odinofagias, tos e irritación ocular, prodromo catarral(1,3). La erupción cutánea comienza como máculas eritematosas poco definidas con un centro purpúrico oscuro, de tamaño y forma irregulares con tenencia a confluir (3). La distribución simétrica en la cara y la parte superior del tronco por lo general de afectación más grave, siendo las que desarrollan las manifestaciones en piel que llaman la atención al médico entre estos: máculas eritematosas violáceas, edema facial, tumefacción de la lengua, dolor, adenomegalias, artralgias, necrosis de la piel (1).Puede existir daño del epitelio respiratorio o digestivo.
Sobre las máculas, antes de la confluencia, pueden aparecer vesículas que luego forman grandes ampollas, con contenido claro o hemorrágico, irregulares, fláccidas que se rompen produciendo extensas áreas denudadas o decolamiento de la epidermis conocido como el Signo de Nikolsky, el dolor de estas zonas está presente y puede ser leve o severo. Este proceso de lesión se agrava a los 4 días aproximadamente tomando características propias de un quemado y su severidad es proporcional a la extensión del compromiso de la piel, por lo general existe pèrdida masiva de fluidos por vìa transepidèrmica con las consiguientes alteraciones electrolìticas (1). La azoemia prerrenal, la anemia y la leucopenia se pueden presentar, ademàs de cuadro de hipercatabolismo con inhibición de la secreciòn de insulina o resistencia a la insulina.
La colonización de la piel aumenta y la posibilidad de sepsis es mayor, a veces se desarrolla neumonitis intersticial difusa, que puede llevar al Síndrome de Distrès Respiratorio (1,3).
El proceso de reepitelizaciòn puede comenzar alrededor de las 4 semanas de evolución siendo las àreas periorificiales las que reepitelizan màs tarde. Las secuelas oculares ocurren casi en un 35% de los pacientes que se recuperan, se carácteriza por la fotofobia persistente, incluso ceguera en casos muy graves; la pigmentaciòn irregular de la piel, fimosis, sinequia vaginal son otras de las complicaciones mas revisadas (1,3,5).
La mortalidad es menor a 5% en el SSJ y supera el 30% en la NET. La sepsis es la causa principal de muerte (1).
Tratamiento
1.- Suspensión del medicamento sospechoso de la reacción cutànea: cuanto màs temprano el retiro del medicamento agresor, mejor serà el pronòstico, se ha comprobado que esta medida reduce el riesgo de muerte en un 30% por dìa (1).
2.- Reposición de lìquidos: se recomienda que el paciente mantenga una diuresis entre 0,5 y 1 ml/kg/h (3,5).
3.- Monitorización: por lo general este tipo de pacientes son manejados por un equipo multicidisciplinario de mèdicos y enfermeras en una sala de Cuidados Intensivos o de Quemados. Se deberìa tener en cuenta funciòn respiratoria, quìmica sanguinea diaria, hematologìa, funcionalismo renal y hepàtico. Ademàs se recomienda controlar diariamente extensión de la superficie afectada, en funciòn de la superficie corporal total, lo cual nos indica la cantidad de requerimientos hìdricos diarios (3).
4.- Cuidados de la piel: en oportunidades se realiza un desbridamiento quirùrgico extenso para eliminar la piel necròtica, seguido de la aplicación de gasas estèriles con vaselina, xenoinjertos de porcino, aloinjertos cutàneos criopreservados etc. Sobretodo la mayor asepsia posible.
5.- Antibioticoterapia: es discutida la utilidad de antibiòticos profilàcticos, por lo general se aplican cuando existe un diagnòstico de sepsis comprobado por el aislamiento de agentes como el Staphylococcus aureus y Pseudomonas aeruginos(4).
6.- Corticoesteroides: se ha propuesto su uso con la finalidad de detener el proceso inmune que daña la piel, aunque no se ha demostrado su eficacia en ensayos clínicos controlados (1). Se debe recordar que los corticoesteroides se han identificados como etiològicos del SSJ y de la NET. Aunque se han planteado efecto benèfico corto al inicio de la enfermedad (1,3).
7.- Inmunoglobulinas: se le otorga una acciòn antiapoptòtica que podrìa frenar la evolución de la enfermedad, se ha propuesto que la inmonuglobulina bloquean el receptor Fas localizado en las cèlulas de la epidermis, evitando la uniòn con el LFas (1).
8.- Plasmafèresis: la cual ayudarìan en la eliminación del fármaco nocivo, disminuyendo los niveles de citocinas inflamatorias (3).
Y por supuesto, es necesario tomar en cuenta las secuelas de la piel tras la curaciòn completa como por ejemplo alteraciones en la pigmentaciòn de la piel alternando zonas hipo a hiperpigmentadas, por lo cual recomiendan el uso de fotorreceptores. Alteraciones oculares de compromiso conjuntival (xerosis, xeroftalmia), fotofobia y hasta ceguera. Secuelas en genitales con la aparición de sinequias vulgares o fimosis por lo general de resoluciòn quirùrgica.
Es necesario que los pacientes tomen en cuentan los cuidados para el uso de los fàrmacos y la sensibilidad al mismo evitando la recidiva de la enfermedad.
|
|||||||||||||||||||||
|
|
1.- La piel es un blanco fàcil para las mayorìas de las reacciones cutàneas graves, en su mayorìa dadas por efectos colaterales a medicamentos.
2.- Para la mayor parte de las reacciones cutàneas graves, el tratamiento se limita al reconocimientos de los sîntomas, el retiro del medicamento implicado y las medidas de sostèn vital.
3.- La medida màs eficaz para evitar estas complicaciones es la PREVENCIÒN, tomando en cuenta antecedentes del pacientes a ciertos medicamentos. Ademàs si ha sucedido reacciones graves dede proscribirse al paciente el medicamento responsable y sus compuestos relacionados.
|
|||||||||||||||||||||
|
|
En especial a este niño C.M quien fue paciente con todo el equipo de salud, a pesar de lagos dìas, largas noches y dolorosas curas por las que pudo haber pasado, estuvo siempre brindàndonos su inocencia.
Al Jefe de la Unidad de Cuidados Intensivos del Hospital Dr. Luis Razetti, Dr. Oscar Alzolay, por permitir la unificaciòn de todos los servicios de Dermatologìa, Otorrinolaringologìa, Oftalmologìa, Nefrologìa, Anatomia Patològica, Toxicologìa, Pediatrìa, por lo cual se logrò un tratamiento eficaz y evoluciòn satisfactoria para este paciente.
Al cuerpo de enfermeras de la Unidad de Cuidados Intensivos del Hospital Dr. Luis Razetti, en especial a la Lic. Benardina, quien en todo momento estuvo al tanto de los cuidados y curas de la piel, con su control estricto de asepsia.
A todos los que colaboraron y se interesaron .
|
|||||||||||||||||||||
|
|
1 - CROSI. A; BORGES, S. ; ESTÈVEZ. F. Reacciones adeversas medicamentosas graves: sìndrome de Stevens-Johnson y necròlisis epidèrmica Tòxica. Rev. Med. Uruguay 2004;20:172-177.
2 - ROUJEAU.JC, STERN. RS. Severe adverse cutaneous reactions to drugs. N engl J Med 1994;331(19):1272-1285.
3 - GARCÌA DOVAL.I , ROUJEAU JC , CRUCES. M. Necròlisis Epidèrmica Tòxica y Sindrome de Stevens Johnson: Clasificaciòn y actualidad terapèutica. Actas Dermosifiliogr. 2000;91:541-551.
4 - SAMPAIO. S. Necròlisis Epidèrmica Tòxica ( Sindrome de Lyell). Dermatologìa Bàsica. Capitulo 98. Sao Paulo,1985.
5 -ROUJEAU JC, KELLY. JP, NALDI. L, RZANY B, STERN RS, ANDERSON T. Medication use and the risk of Stevens-Johnson syndrome or toxic epidermal necrolysis. N Engl J Med 1995; 333(24):1600-7
|
|||||||||||||||||||||
|
|
- ELSIE BEATRIZ PICOTT RANGEL (30/04/2007 19:28:41)
- Julio Alexander Diaz Perez (11/05/2007 5:23:05)
- Silvia Garcia Martinez (21/05/2007 15:47:24)
- Adriana Mercedes Balza Haddad (22/05/2007 22:49:31)
|
|||||||||||||||||||||
|
|
|
Web mantenido y actualizado por el Servicio de informática uclm. Modificado: 16/06/2015 17:19:20
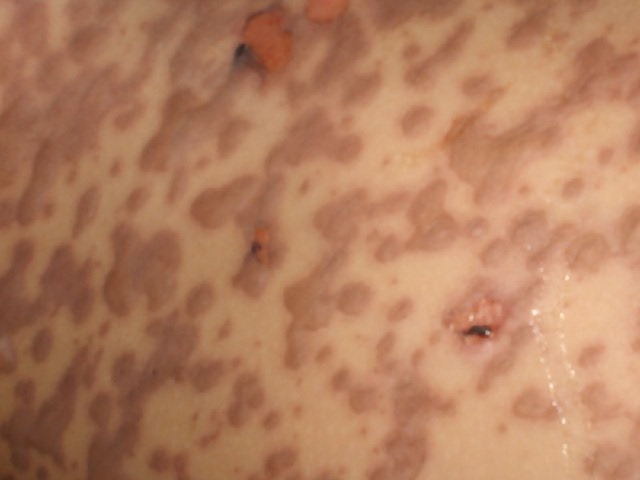
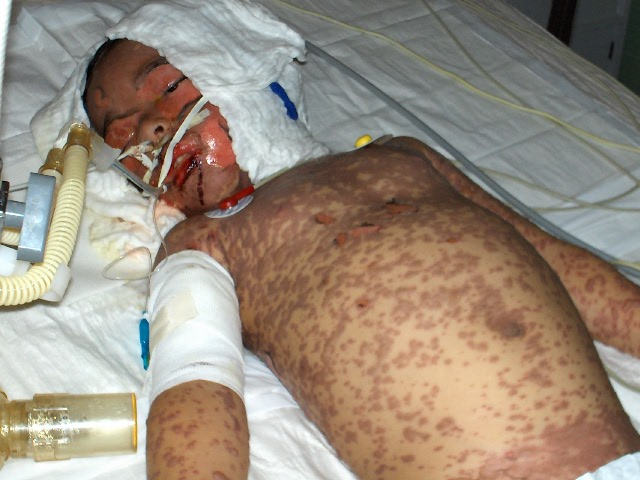 fiogf49gjkf0dSe observan que existen lesiones purpùricas, confluentes, ampollosas en toda la extension del tronco y de las extremidades. Nòtese en la cara las àreas de decolamiento, Signo de Nikolsky">
fiogf49gjkf0dSe observan que existen lesiones purpùricas, confluentes, ampollosas en toda la extension del tronco y de las extremidades. Nòtese en la cara las àreas de decolamiento, Signo de Nikolsky">
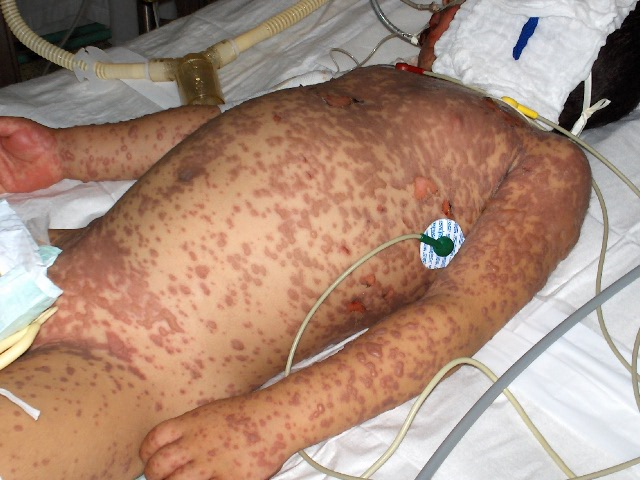 fiogf49gjkf0dAl igual que la imagen anterior observamos las lesiones y escasas àreas en el tronco donde existe el Signo de Nikolsky">
fiogf49gjkf0dAl igual que la imagen anterior observamos las lesiones y escasas àreas en el tronco donde existe el Signo de Nikolsky">
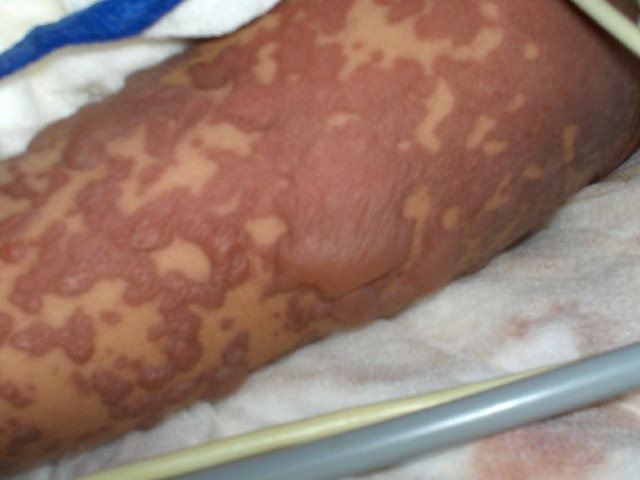 fiogf49gjkf0dNòtese que las ampollas son grandes y flàcidas.">
fiogf49gjkf0dNòtese que las ampollas son grandes y flàcidas.">
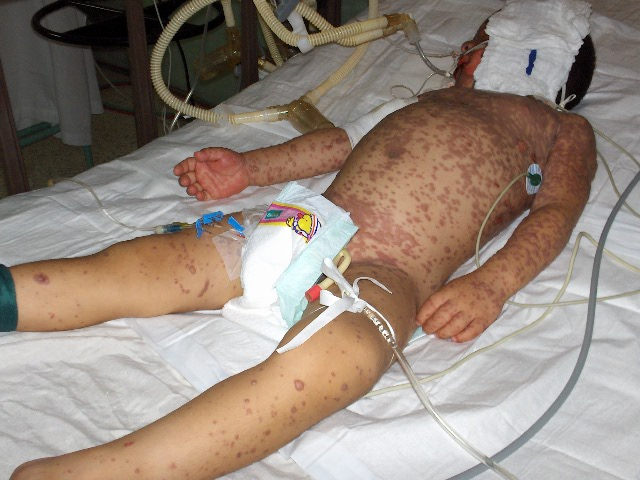
.bmp) fiogf49gjkf0dEvoluciòn de la enfermedad 18 dìas">
fiogf49gjkf0dEvoluciòn de la enfermedad 18 dìas">