Direccion de contacto
fiogf49gjkf0d David Cubero Rego
davidcubero@infomed.sld.cu
|
|
Úlcera cutánea crónica granulomatosa con bacilos ácido alcohol resistentes. ¿Ulcera de Buruli en Cuba?
David Cubero Rego*, Ernesto Arteaga Hernández*, Israel Borrajero Martínez*, Alfredo Jesus Navarro*
* Hospital Clínico Quirúrgico Hermanos Ameijeiras CUBA
|
|
|
Resumen
fiogf49gjkf0d La úlcera de Buruli (UB) es una enfermedad infecciosa que afecta la piel, los tejidos blandos y en formas graves, el hueso causada por un patógeno ambiental, el Micobacterium ulcerans. La UB tiene una gran incidencia en el África subsahariana aunque es endémica en otros países, como México y la Guyana Francesa en el continente Americano, en Cuba no ha sido descrita.
Se presenta el caso de una paciente femenina de 53 años con espolones del calcáneo que luego de infiltraciones en ambos talones con Hidrocortisona 0,5 mg + 1 cc de lidocaína comienza con aumento de volumen de la región, se realiza incisión, la lesión se ulcera (2,2 cm) con tendencia al crecimiento y profundización por lo que se decide la resección quirúrgica luego de 4 meses de tratamiento antibiótico. En el estudio histopatológico de la úlcera se identifica proceso granulomatoso necrotizante con gran número de bacilos ácido-alcohol resistentes aislados y en colonias localizados extracelularmente.
Se comenta el papel de la vacunación con BCG en la prevención de la enfermedad, el posible mecanismo de transmisión y los diagnósticos diferenciales.
|
|
|
Introduccion
fiogf49gjkf0d La úlcera de Buruli (UB) es una enfermedad infecciosa que afecta la piel, los tejidos blandos y en formas graves el hueso, producida por un patógeno ambiental, el micobacterium ulceran. La UB fue reportada a finales del siglo 19 en África y la descripción definitiva incluida la etiología fue realizada en 1948 por McCallum y col. en Australia (1). La UB ha sido reportada en varios países de forma esporádica estando localizados el mayor número de casos en el África Subsahariana centro – occidental donde constituye un problema de salud y ha motivado una iniciativa de la Organización Mundial de la Salud para su manejo y prevención (2). En América es endémica en México y la Guyana Francesa y no ha sido reportada en Cuba (3).Clínicamente se describen 3 estadios en la evolución de la enfermedad: una fase inicial de edema, pápula, nódulo o placa (fase preulcerativa), a la que sigue la ulceración que se torna crónica y progresiva con destrucción tisular y una fase cicatrizal. Aunque cualquier región del cuerpo puede ser afectada la mayoría de las lesiones se localizan en las extremidades (4).
|
|
|
Caso Clínico
fiogf49gjkf0d Paciente femenina de 53 años de edad, sin historia de haber viajado fuera del país con antecedentes de espolones del calcáneo. A finales de Noviembre del 2004 se le indican infiltraciones de ambos talones con hidrocortisona 0,5 cc más 1 cc de lidocaína al 1% una vez por semana durante 5 semanas. Diez días luego de la última infiltración comienza con aumento de volumen de la región de las infiltraciones del pie izquierdo (cara interna de la región del calcáneo) acompañado de dolor y enrojecimiento, luego de tratamiento durante 2 meses con diversos ciclos de antibióticos (Penicilina rapilenta intramuscular, ciprofloxacina tabletas, azitromicina tabletas, amoxicilina tabletas, tetraciclina tabletas). A finales de enero 2005 se realiza incisión de la lesión de la cual solo sale sangre, a partir de este momento la lesión se convierte en una úlcera que a pesar de las curas locales y el tratamiento antibiótico tendía a crecer y profundizarse, dada la falta de respuesta al tratamiento médico se decide resecar la lesión.
Aspecto macroscópico
Se recibe fragmento de tejido de 4cm x 3 cm x 2 cm en forma de huso revestido por piel que en su centro muestra lesión ulcerada de 2,2 cm de diámetro con fondo necrótico y bordes imprecisos. Al corte tejido blanco amarillento de consistencia elástica que se extiende al TCS.
El centro de la lesión estaba constituido por tejido necrótico que afectaba toda la dermis y el tejido celular subcutáneo en el cual aun se identificaban escasas vacuolas de grasa (Figura 1,2), rodeando todo el área de necrosis se identificó proceso inflamatorio crónico de tipo granulomatoso con presencia de células gigantes multinucleadas de tipo Langhans (Figura 3), en la técnica para bacilos ácido alcohol resistente (Ziehl – Nielsen) se identificó colonias y bacilos aislados extracelulares en relación con las áreas de necrosis (Figura 4,5,6). La epidermis en los bordes de la úlcera mostró acantosis irregular (Figura 7).
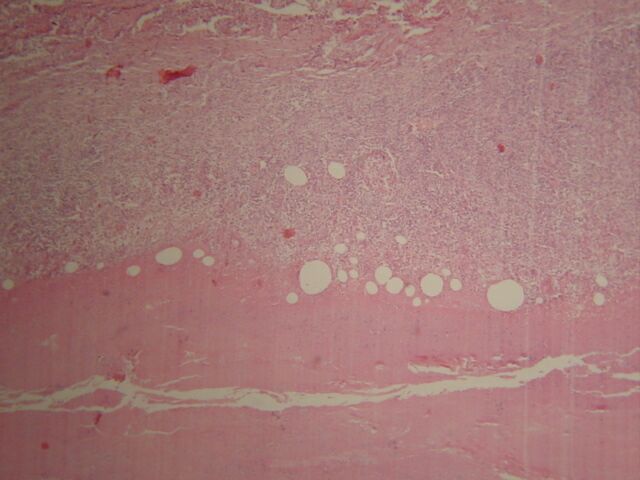 fiogf49gjkf0dFigura 1: Necrosis del tejido adiposo. H/Ex10."> fiogf49gjkf0dFigura 1: Necrosis del tejido adiposo. H/Ex10.">
Necrosis del tejido adiposo - fiogf49gjkf0d Figura 1: Necrosis del tejido adiposo. H/Ex10.
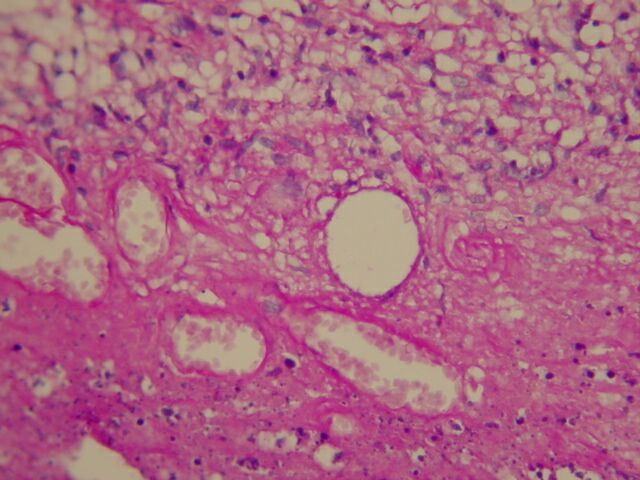 fiogf49gjkf0dFigura 2: Tejido necrótico con detritus nucleares como expresión de cariorrexis. PAS 20X."> fiogf49gjkf0dFigura 2: Tejido necrótico con detritus nucleares como expresión de cariorrexis. PAS 20X.">
Necrosis con cariorrexis - fiogf49gjkf0d Figura 2: Tejido necrótico con detritus nucleares como expresión de cariorrexis. PAS 20X.
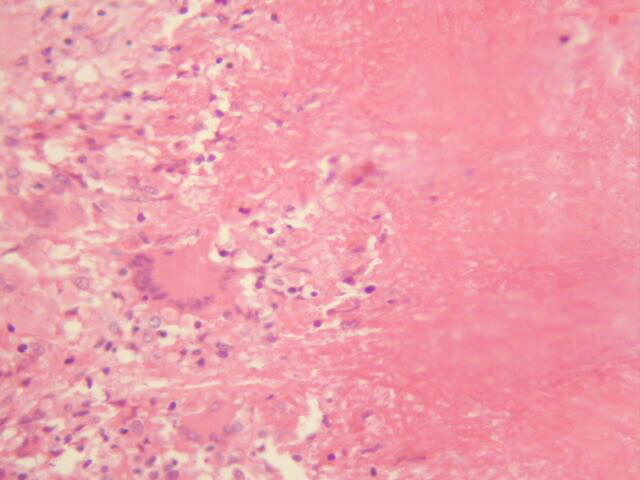 fiogf49gjkf0dFigura 3: Reacción granulomatosa con presencia de células gigantes. H/E 20X."> fiogf49gjkf0dFigura 3: Reacción granulomatosa con presencia de células gigantes. H/E 20X.">
Reacción granulomatosa - fiogf49gjkf0d Figura 3: Reacción granulomatosa con presencia de células gigantes. H/E 20X.
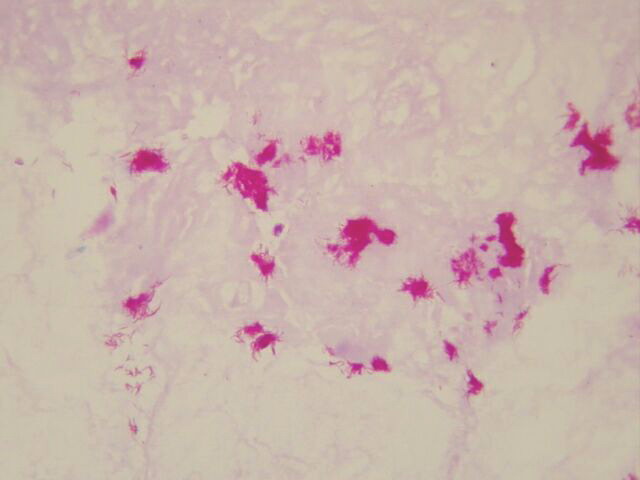 fiogf49gjkf0dFigura 4: Colonias de bacilos ácido-alcohol resistentes extracelulares en el tejido necrótico. Ziehl-Nielsen 40X."> fiogf49gjkf0dFigura 4: Colonias de bacilos ácido-alcohol resistentes extracelulares en el tejido necrótico. Ziehl-Nielsen 40X.">
Colonias de bacilos - fiogf49gjkf0d Figura 4: Colonias de bacilos ácido-alcohol resistentes extracelulares en el tejido necrótico. Ziehl-Nielsen 40X.
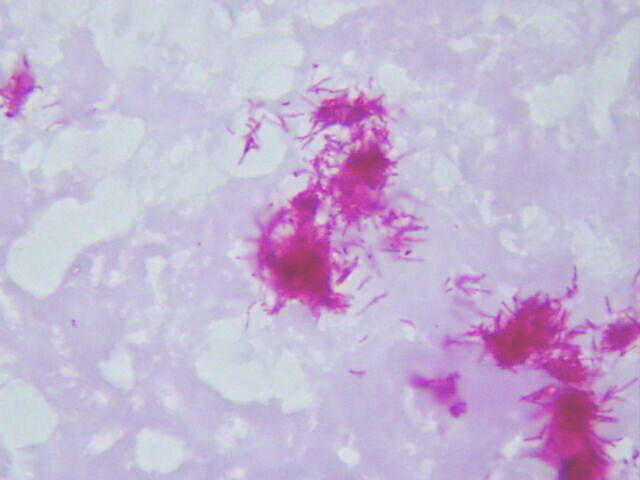 fiogf49gjkf0dFigura 5: Colonias de bacilos BAAR. Ziehl-Nielsen 100X.
"> fiogf49gjkf0dFigura 5: Colonias de bacilos BAAR. Ziehl-Nielsen 100X.
">
BAAR - fiogf49gjkf0d Figura 5: Colonias de bacilos BAAR. Ziehl-Nielsen 100X.
.jpg) fiogf49gjkf0dFigura 6: Bacilos BAAR aislados en el tejido necrótico. Coloración de Ziehl-Nielsen 100X."> fiogf49gjkf0dFigura 6: Bacilos BAAR aislados en el tejido necrótico. Coloración de Ziehl-Nielsen 100X.">
Figura 6 - fiogf49gjkf0d Figura 6: Bacilos BAAR aislados en el tejido necrótico. Coloración de Ziehl-Nielsen 100X.
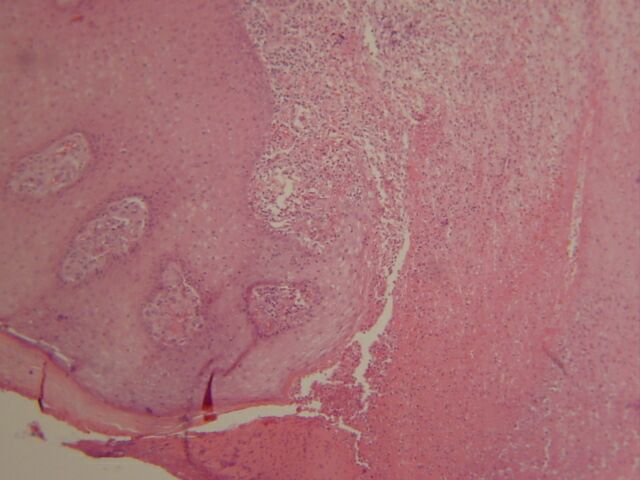 fiogf49gjkf0dFigura 7: Lesión ulcerada con hiperplasia epidérmica. H/Ex10."> fiogf49gjkf0dFigura 7: Lesión ulcerada con hiperplasia epidérmica. H/Ex10.">
Ulcera panorámico - fiogf49gjkf0d Figura 7: Lesión ulcerada con hiperplasia epidérmica. H/Ex10.
|
|
|
Discusión
fiogf49gjkf0d La UB es la tercera enfermedad en frecuencia producida por una micobacteria, superada por la tuberculosis y la lepra.El micobacterium ulcerans produce una toxina liposoluble de la familia de los macrólidos tóxicos, la micolactona, esta toxina provoca necrosis y apoptosis en cultivos de tejidos y es la causa de la gran destrucción tisular en esta infección (5,6).El diagnóstico definitivo de esta enfermedad se realiza mediante la identificación del micobacterium ulcerans en cultivos, método que tiene baja sensibilidad; el examen directo de exudados coloreados para detectar bacilos ácido – alcohol resistentes, la histopatología o la reacción en cadena de la polimerasa (PCR) para encontrar ADN bacteriano (4). En nuestro caso aunque no se realizó el aislamiento específico de la micobacteria los hallazgos histopatológicos de hiperplasia epidérmica, necrosis extensa del dermis y TCS, respuesta inflamatoria crónica de tipo granulomatoso y el gran número de bacilos ácido – alcohol resistente aislados y formando colonias localizados extracelularmente permiten un diagnóstico de alta probabilidad como plantean Guaner y col (4) aunque la posibilidad de una micobacteria atípica distinta del MU no puede ser totalmente excluida.El modo de transmisión del micobacterium ulcerans no es bien conocido aunque dado los factores de riesgo de realizar labores agrícolas próximo a ríos o aguas pantanosas así como nadar en ríos, unido al aislamiento del MU en insectos acuáticos utilizando PCR ha originado la hipótesis de transmisión por picadura de una pulga acuática del orden Hemíptero (Naucoridae y Belostomatidae) además ha sido aislado en otros insectos acuáticos, peces pequeños y el plancton (7,8), otra hipótesis más antigua plantea que aerosoles emanados de aguas contaminadas pueden diseminar el MU e infestar los seres humanos por vía respiratoria o a través de lesiones cutáneas o abrasiones mínimas. La vía de transmisión mediante mordidas humanas, traumas e inyecciones (9) ha sido descrita siendo esta última vía la más probable en nuestro caso pudiendo estar coadyuvado el crecimiento del MU por la infiltración tisular con esteroides, reconocidos por la depresión que pueden provocar en la respuesta inflamatoria e inmune.Un factor que puede contribuir a la ausencia de reportes previos de esta enfermedad y de otras causadas por micobacterias atípicas en sujetos inmunocompetentes en nuestro país independientemente de las buenas condiciones higiénico sanitarias en viviendas y centros de trabajo lo constituye la vacunación con BCG a todos los niños cubanos nacidos posterior a 1959, vacuna que se reactiva a los 10 años de edad, se ha planteado que la protección de la BCG para el MU es de corta duración (11) aunque puede prevenir las formas graves de la enfermedad (12).El diagnóstico diferencial se debe hacer con infecciones micóticas y parasitarias, granuloma anular, reacciones granulomatosas a cuerpo extraño entre otras posibles causas de inflamación granulomatosa de la piel.
|
|
|
Bibliografía
- World Health Organization. Buruli ulcer: History and Background. Geneva: World Health Organization; 2004. Accessed 2 March 2005.
- World Health Organization. Buruli ulcer disease: Mycobacterium ulcerans infection. Wkly Epidemiol Rec 2003;78:163168. Accessed 10 Julio 2005.
- Johnson PDR, Stinear T, Small PLC, Pluschke G, Merritt RW, et al. Buruli ulcer (M. ulcerans infection): New insights, new hope for disease control. PLoS Med 2005;2(4): e108.
- Guarner J, Bartlett J, Whitney EAS, Raghunathan PL, Stienstra Y, Asamoa K, Etuaful S, Klutse E, Quarshie E, van der Werf ST, Winette T.A. van der Graaf WTA, King CH, AshfordDA. Histopathologic Features of Mycobacterium ulcerans Infection. Emerging Infectious Diseases 2003;9(6):651-56.
- George KM, Chatterjee D, Gunawardana G, Welty D, Lee T, et al. Mycolactone: A polyketide toxin from Mycobacterium ulcerans required for virulence. Science 1999;283:854857. [PubMed] [Full Text]
- George KM, Pascopella L, Welty DM, Small PL. A Mycobacterium ulcerans toxin, mycolactone, causes apoptosis in guinea pig ulcers and tissue culture cells. Infect Immun 2000;68:877883. [ Free Full text in PMC]
- Portaels F, Elsen P, Guimaraes-Peres A, Fonteyne PA, Meyers WM. Insects in the transmission of Mycobacterium ulcerans infection. Lancet 1999;353:986. [PubMed] [Full Text]
- Marsollier L, Severin T, Aubry J, Merritt RW, Saint-Andre JP, et al. Aquatic snails, passive hosts of Mycobacterium ulcerans. Appl Environ Microbiol 2004;70:62966298. Free Full
- Debacker M, Zinsou C, Aguiar J, Meyers WM, Portaels F, 2003. First case of Mycobacterium ulcerans disease (Buruli ulcer) following a human bite. Clin Infect Dis 36: e67e68.
- Smith PG, Revill WDL, Kukwago E, Rykushin YP, 1976. The protective effect of BCG against Mycobacterium ulcerans disease: a controlled trial in an endemic area of Uganda. Trans R Soc Trop Med Hyg 70: 449457.
- Portaels F, Aguiar J, Debacker M, Guedenon A, Steunou C, et al. Mycobacterium bovis BCG vaccination as prophylaxis against Mycobacterium ulcerans osteomyelitis in Buruli ulcer disease. Infect Immun 2004;72:6265. [ Free Full text in PMC]
- D. Yeboah-Manu, T. Bodmer, E. Mensah-Quainoo, S. Owusu, D. Ofori-Adjei, and G. Pluschke. Evaluation of Decontamination Methods and Growth Media for Primary Isolation of Mycobacterium ulcerans from Surgical Specimens. J. Clin. Microbiol., December 1, 2004; 42(12): 5875 - 5876.
|
|
|
Comentarios
- Carlos Yusef (02/10/2005 21:58:09)
Me parece interesante lo que exponen, pero es una lastima que no podamos ver imagenes, solo apreciamos el resumen nos gustaria apreciar todo el trabajo.
- Hernan Molina Kirsch (02/10/2005 2:05:25)
¿Efectuaron cultivo y tipificación de micobacterias?
- Emilio Mayayo Artal (05/10/2005 13:14:37)
Lástima que nos quedemos solo con el resumen. El caso se hace interesante y sería bonito poderlo ver en su totalidad. Enhorabuena. Emilio
- David Cubero Rego (11/10/2005 0:47:35)
Disculpen la demora en el envio completo del trabajo, No se realizó cultivo aunque este tiene una sensibilidad baja, tampoco se realizaron estudios de biología molecular. Todo se basa en el estudio de la morfología y la correlación clínico-patológica. Sin duda solo con la realización de estas técnicas se puede dar un diagnóstico de certeza, aunque artículos citados en trabajo donde se correlacionan el cultivo y la biología molecular con la histopatología plantean que la morfología típica tiene gran valor. Sin duda estos estudios completarían la presentación. De cualquier forma para nosotros este caso tiene un interés particular por lo infrecuente de este tipo de lesión en la piel en nuestro medio.
Gracias a los comentaristas por su interés.
David Cubero
- Emilio Mayayo Artal (12/10/2005 12:05:46)
Visto el caso en su totalidad y con sus fotografías sigo diciendo que es muy interesante, corrijo, más que interesante. Los cultivos y biología molecular hubieran sido importantes para su confirmación, que nunca está de más para los excépticos clínicos. Las lesiones y la presencia de bacilos acido-alcohol resistentes dispuestos en grupos nos tiene que plantear a los patólogos el diagnóstico emitido. Es difícil de firmar cuando se produce en un logar poco o nada habitual, pero la patología infecciosa es así de curiosa y te puede surgir en cualquier lugar, tenemos múltiples ejemplos. Indudablemente yo lo firmaría como compatible ya que en este dificultoso mundo de las infecciosas, el diagnóstico de certeza lo da el binomio patólogo-microbiólogo y la correlación clínica.
Enhorabuena por vuestro caso, por la imágenes y por compartirlo con todos nosotros.
Nos vemos pronto. Emilio
- Mirta Garcia Jardon (12/10/2005 17:58:52)
Estimado David: es una pena no hayan podido tomar fotos macroscópicas de la lesión. ¿Excluyeron la posibilidad de inmunosupresión y/o infección por micobacterias en otra localización? Felicidades, un caso muy interesante.
- vriginia capo de paz (19/10/2005 5:08:12)
Estimado David:
El caso sin dudas es sumamente interesante pero se debe ser cauteloso en el diagnóstico etiológico de las lesiones infecciosas. Además, siempre tener en mente que es más probable una forma de presentación rara de una enfermedad frecuente que una forma frecuente de una enfermedad rara. Creo que es bastante aventurado aseverar que éste sea un caso de ulcera de Buruli causada por M. ulcerans solo por la morfología del tejido. Es necesario demostrar la infección por dicho agente máxime cuando es la primera vez que se plantea este diagnóstico en un caso que no ha visitado otro país. Tuve la oportunidad de ver varios casos en Ghana y no se parece mucho a la histología presentada.
- Hernan Molina Kirsch (19/10/2005 5:50:49)
Me uno a los certeros comentarios de la Vriginia Capo de Paz. Hay que recordar que el grupo de Mycobacterium chelonae produce infecciones de este tipo post accidentes agrícolas y creo que incluso nosocomiales.
- David Cubero Rego (19/10/2005 13:16:56)
Agradezco a los comentaristas el interés en el caso, de antemano sabía que sería polémico. Sin la menor duda la no tipificación de la micobacteria impide asegurar el diagnóstico, por ese motivo me pregunto en el título si será una úlcera de Buruli, yo no tengo la certeza, de cualquier forma los estudios de tipificación de haberse realizados pudieron haber sido negativos, como se reporta en todos los casos vistos por la Dra. Virginia Capo en Ghana(1), entonces ¿Qué fue lo visto en Ghana por la Dra. Capo¿ ¿ulceras crónicas de todo tipo de etiologías¿, pero un elemento importante estaba presente, el genio epidémico, y en ese contexto todo lo que parece es y lo que no también es. Gracias reiteradas a todos los comentaristas por su interés. De manera particular le recomiendo a los interesados en la histopatología de la UB el trabajo de Jeannette Guarner (2).
1- Montoro E, Capó V, Rodríguez ME, Ruíz A, Llop A. Buruli Ulcer in Ghana. Memórias do Instituto Oswaldo Cruz 1997;92(1).
2- Guarner J, Bartlett J, Whitney EAS, Raghunathan PL, Stienstra Y, Asamoa K, Etuaful S, Klutse E, Quarshie E, van der Werf ST, Winette T.A. van der Graaf WTA, King CH, AshfordDA. Histopathologic Features of Mycobacterium ulcerans Infection. Emerging Infectious Diseases 2003;9(6):651-56.
- Ericka Arrazola Lopez (25/10/2005 22:59:35)
Mil felicidades por un trabajo hermoso, Yo no habia oido hablar antes de esta micobacteria, es como un descubrimiento para mi, me gustaria conocer mas al respecto, agradesco por la informacion.
- Javier Muñoz Moreno (31/10/2005 11:20:36)
Interesante trabajo. Las fotos son muy repreentativas. Me encantó la fig.5. Es cierto que alguna imagen macroscópica se hecha de menos. A mí me pasó lo mismo.
|
|
|
|
|


 fiogf49gjkf0dFigura 1: Necrosis del tejido adiposo. H/Ex10.">
fiogf49gjkf0dFigura 1: Necrosis del tejido adiposo. H/Ex10.">
 fiogf49gjkf0dFigura 2: Tejido necrótico con detritus nucleares como expresión de cariorrexis. PAS 20X.">
fiogf49gjkf0dFigura 2: Tejido necrótico con detritus nucleares como expresión de cariorrexis. PAS 20X.">
 fiogf49gjkf0dFigura 3: Reacción granulomatosa con presencia de células gigantes. H/E 20X.">
fiogf49gjkf0dFigura 3: Reacción granulomatosa con presencia de células gigantes. H/E 20X.">
 fiogf49gjkf0dFigura 4: Colonias de bacilos ácido-alcohol resistentes extracelulares en el tejido necrótico. Ziehl-Nielsen 40X.">
fiogf49gjkf0dFigura 4: Colonias de bacilos ácido-alcohol resistentes extracelulares en el tejido necrótico. Ziehl-Nielsen 40X.">
 fiogf49gjkf0dFigura 5: Colonias de bacilos BAAR. Ziehl-Nielsen 100X.
">
fiogf49gjkf0dFigura 5: Colonias de bacilos BAAR. Ziehl-Nielsen 100X.
">
.jpg) fiogf49gjkf0dFigura 6: Bacilos BAAR aislados en el tejido necrótico. Coloración de Ziehl-Nielsen 100X.">
fiogf49gjkf0dFigura 6: Bacilos BAAR aislados en el tejido necrótico. Coloración de Ziehl-Nielsen 100X.">
 fiogf49gjkf0dFigura 7: Lesión ulcerada con hiperplasia epidérmica. H/Ex10.">
fiogf49gjkf0dFigura 7: Lesión ulcerada con hiperplasia epidérmica. H/Ex10.">