
 Comunciación libre
Comunciación libre
|
EXTENSIÓN DE CIN DE ALTO GRADO. RELACIÓN CON TIPO DE HPV Y GRADO DE CIN MIGUEL ANGEL CARRASCO GARCIA*, FELIPE GARCIA*, JORGE LEIRA*, MONTSERRAT GIRABENT**, VICENTE MARCO* |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Introducción: En Bethesda se
incorporó una nueva terminología citológica para las lesiones displásicas.
Desde entonces existe la tentación entre los patólogos de agrupar en biopsias
el CIN 2 y CIN 3 como Lesión Intraepitelial Escamosa de Alto Grado, de forma
similar que en citología. Queremos evaluar la extensión de CIN 2 y 3 en
conos, para determinar si existen diferencias entre ellas y relacionarla con la
presencia de Virus del Papiloma Humano (HPV).
Resultados: El área media en CIN 2 fue de
30.6 mm2 y en CIN 3I de 63.3 mm2. El HPV fue positivo
para 16/18 en 32 casos y 31/33 en 20. Ningún caso positivo para HPV 6/11. El
resto de casos (26) fueron negativos. El área media de CIN con HPV 16/18 fue de
37,1 mm2, con HPV 31/33 de 40,4 mm2 y con HPV negativo de
69,2 mm2. Se realizó una prueba de t-student que demostró, con una
p-valor de 0.008 < 0.05, que las áreas afectadas por CIN 3 son
significativamente mayores que las de CIN 2. En CIN 2 la longitud media máxima de la
lesión fue de 3.94 mm. y en CIN 3 fue
de 6.34 mm. La prueba t-student
con una p-valor de 0.003<0.05, también nos indica que la longitud máxima que
alcanzan las lesiones tipo CIN 3 son significativamente mayores que las de CIN
2. En cambio no existen diferencias
entre los tipos de virus, ni entre los casos positivos ni negativos. Tampoco
existen diferencias significativas entre CIN 2 o CIN 3 causado por un tipo
de HPV u otro. Conclusiones: El área de CIN 3 es
significativamente mayor que la de CIN 2 independientemente del tipo de HPV
detectado. La longitud máxima de las lesiones tipo CIN 3 son mayores que las
de CIN 2. Creemos que es importante mantener la terminología de CIN 2 y 3
en material de biopsias ya que implica lesiones de mayor tamaño.
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
Durante
la década de 1990, aparecieron numerosos estudios epidemiológicos con
apoyo en estudios moleculares que ponían de manifiesto el papel causal
de algunos Virus del Papiloma Humano (HPV) en el desarrollo del cáncer
cervical y sus lesiones precursoras . En 1995 la International Agency of Research on Cancer (IARC) catalogó los genotipos HPV 16 y 18 como carcinógenos humanos (1).
Posteriormente en el 2003, nuevos estudios de la IARC incorporaron como
carcinógenos a los tipos 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73
y 82 y como probablemente oncogénicos deben ser considerados los tipos
26, 53 y 66 (2). El HPV ha sido propuesto como la primera causa necesaria en un cáncer humano. El SCC cervical puede ser detectado en fases precoces, debido a que evoluciona lentamente desde unos estadios preinvasivos que pueden ser distinguidos morfológicamente. Estas fases preinvasivas se clasifican según dos sistemas en dos o tres estadios. En los estudios citológicos basados en las recomendaciones de las reuniones de Bethesda del 1988, 1991 y 2001 (3) se clasifican en dos grados: Lesiones escamosas intraepiteliales de bajo grado (LSIL o LBG)) y lesiones escamosas intraepiteliales de alto grado (HSIL o LAG)). En los estudios biópsicos se dividen en tres grados (4): Neoplasia Intraepitelial Cervical (CIN) 1, CIN 2 y CIN 3 que incluye carcinoma escamoso in situ, correspondiendo LSIL a CIN 1 y HSIL a CIN 2 y 3. Desde que en las reuniones de Bethesda se introdujo la nueva terminología diagnóstica citológica de LBG y LAG existe controversia entre los patólogos entre incorporar la terminología citológica a los estudios biópsicos o bien mantener las tres categorías diagnósticas en biopsias. El propósito de nuestro trabajo es estudiar las posibles diferencias entre CIN 2 y CIN 3 en cuanto a:
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
Estudiamos un grupo de 78 pacientes diagnosticadas de CIN 2 o 3 tratadas mediante conización cervical con Asa de escisión electroquirúrgica en 75 casos y en tres casos se realizó histerectomía. La conización se realizó como terapia de un diagnóstico previo por biopsia de CIN 2 o 3. Las histerectomías se realizaron en pacientes postmenopáusicas de más de 65 años con CIN 3 que no desearon tratamiento conservador. Las piezas de
histerectomía y conización cervical fueron manejadas de la forma convencional
para su estudio histopatológico. Se recibieron en fresco con una grapa a las 12
horas y tras ser seccionadas por dicho punto en sentido cráneo-caudal se
fijaron extendidas sobre una superficie rígida durante 24 horas (fig. 1).
Posteriormente fueron divididas en cuadrantes, comprendidos entre las 0 y 3
horas, entre las 3 y 6, entre las 6 y las 9 y finalmente entre las 9 y las 12
horas. Cada cuadrante fue seccionado en cortes convencionales de un grosor de 2
a 3 mm., obteniéndose de 3 a 4 cortes de tejido por cada cuadrante en total de
12 a 16 cortes por cada cono. El grosor
promedio del corte en cada caso se obtuvo al dividir la longitud total de la
pieza extendida por el número de cortes obtenidos. Cada corte de tejido fue
procesado y teñido con Hematoxilina y Eosina para su estudio histopatológico. Los cortes de tejido examinados con el
microscopio mostraban una superficie recubierta por epitelio, que en general en
uno de sus extremos era epitelio escamoso exocervical, seguido de la zona de
transformación y la unión escamocolumnar seguida del epitelio endocervical con
invaginaciones glandulares (fig. 2). Todas las piezas examinadas por tanto
incluían la zona de transformación y la unión escamocolumnar del cérvix
uterino. La longitud total de cada zona de CIN se determinó empleando para la
observación microscópica del tejido un microscopio convencional (OLYMPUS BH2)
equipado con un ocular con micrómetro mediante el cual medíamos la longitud
proximal-distal de CIN en cada corte afectado.
La longitud de cada sección afectada multiplicada por el grosor del
corte nos dará el área afectada en cada corte que habrá de sumarse al resto de
cortes con lesión de cada pieza de conización. El estudio del tipo de HPV se realizó mediante Hibridación in situ (DAKO Genpoint) determinando los tipos: 6/11, 16/18 y 31/33.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
Las 78 pacientes del estudio presentaban una
edad media de 39 años (21-77) con una desviación típica de 12.192. La
distribución por edades podemos observarla en la fig. 3 con un predominio de
pacientes en el grupo de edad comprendido entre los 30 y 39 años que
corresponde a 42 sujetos (53.8%). Los diagnósticos histológicos de las 78
piezas de conización cervical fueron: El área media de CIN en los conos fue de
48,69 mm2 (1.75-383.25) y
una desviación típica de 58.56. Los resultados de las mediciones de la
extensión de CIN 2 y CIN 3 se expresan en la tabla 1: Tabla
1
Áreas
totales medidas en las 78 piezas de conización
El área media obtenida para los casos de CIN 2 fue de 30.63 mm2 (1.75-121.75) con una desviación típica de 29.29 y para CIN 3 de 63.35 mm2 (3.30-383.25) siendo su desviación típica de 71.42. Aproximadamente un 65% de casos de CIN 2 tienen menos de 30 mm2 ,mientras que en CIN 3 ocurre el contrario, que un 65% de casos tienen más de 30 mm2. La aplicación de una prueba de t-student para muestras independientes nos da una p-valor de 0.008<0.05 que indica que las áreas afectadas por CIN 3 son significativamente mayores que las de CIN 2. En CIN 2 la media de la longitud máxima de la
lesión en sentido proximal-distal fue de 3.94 mm. (0.50-9.50) con una
desviación típica de 2.31, mientras que para CIN 3 la longitud media máxima fue
de 6.34 mm. (0.50-21.00) con una desviación típica de 4.34. La prueba t-student
con una p-valor de 0.003<0.05, también nos indica que la longitud máxima que
alcanzan las lesiones tipo CIN 3 son significativamente mayores que las de CIN
2. Los resultados de la Hibridación in situ para
HPV se expresan en la tabla 2. El análisis estadístico no muestra diferencias
significativas en la distribución de HPV en CIN.
Los
% se han expresado respecto al total de casos
estudiados
El análisis estadístico de la
incidencia de HPV en CIN nos da que en el grupo de CIN 3 las diferencias son
significativas entre HPV 16/18 y 31/33 con una p-valor de 0.014 y entre HPV
negativo y 31/33 con una p-valor de 0.009. En el grupo de HPV negativo la
incidencia es significativamente mayor en los casos de CIN 3 que de CIN 2 con
una p-valor de 0.019. En el resto de análisis no se han encontrado diferencias
significativas. Las pruebas realizadas son una prueba no paramétrica de
Chi-cuadrado con un nivel de significación de 0.05 Las áreas medias de CIN obtenidas para cada
grupo de HPV se expresan en la tabla 3: Tabla 3
Áreas
medias en mm2 según tipo de HPV
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
Desde que en las reuniones de Bethesda se introdujo la nueva terminología diagnóstica citológica en dos categorías de bajo y alto grado, existe la controversia entre los patólogos de adoptar el mismo sistema para el diagnóstico biópsico. Existen autores (5;6) que proponen incorporar esta nomenclatura a los estudios histológicos Los datos en apoyo para un sistema diagnóstico de únicamente dos clases son:
No obstante también existen opiniones contrarias (7;8) que se basan en:
Los datos aportados por nuestro estudio
favorecen el mantenimiento de los CIN de alto grado separados en dos
categorías, ya que estadísticamente vemos que CIN 3 es significativamente mayor
que CIN 2 con una media de 63.3 +/- 71.42 mm2 y 30.6 +/- 29.29 mm2 respectivamente. Dado que la progresión de
las lesiones intraepiteliales a carcinoma se ha visto que entre otros factores
se asocia a lesiones extensas, creemos que nuestros datos apoyan mantener CIN 2
y 3 como entidades separadas.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
(1)
IARC Working Group on the Evaluation of
Carcinogenic Risks to Humans, (1995, Lyon F, Centre international de recherche
sur le cancer. Human papillomaviruses. --. Lyon, France: IARC, 1995. (2)
Munoz N, Bosch FX, de Sanjose S, Herrero
R, Castellsague X, Shah KV et al. Epidemiologic classification of human
papillomavirus types associated with cervical cancer. N Engl J Med 2003;
348(6):518-527. (3)
Solomon D, Davey D, Kurman R, Moriarty A,
O'Connor D, Prey M et al. The 2001 Bethesda System: terminology for reporting
results of cervical cytology. JAMA 2002; 287(16):2114-2119. (4)
Tavassoli FA, Devilee P, International
Agency for Research on Cancer, World Health Organization. Pathology and
genetics of tumours of the breast and female genital organs. Lyon: International
Agency for Research on Cancer, 2003. (5)
Crum CP. Symposium part 1: Should the
Bethesda System terminology be used in diagnostic surgical pathology?: Point.
Int J Gynecol Pathol 2003; 22(1):5-12. (6)
Cooper K, Evans M, Mount S. Biology and
evolution of cervical squamous intraepithelial lesions: a hypothesis with
diagnostic prognostic implications. Adv Anat Pathol 2003; 10(4):200-203. (7)
Schneider V. Symposium part 2: Should the
Bethesda System terminology be used in diagnostic surgical pathology?:
Counterpoint. Int J Gynecol Pathol 2003; 22(1):13-17. (8) Schiffman
M, Kjaer SK. Chapter 2:
Natural history of anogenital human papillomavirus infection and neoplasia. J
Natl Cancer Inst Monogr 2003;(31):14-19. (9)
Tidbury P, Singer A, Jenkins D. Cin-3 -
the Role of Lesion Size in Invasion. British Journal of Obstetrics and
Gynaecology 1992; 99(7):583-586. (10)
Boonstra H, Aalders JG, Koudstaal J,
Oosterhuis JW, Janssens J. Minimum extension and appropriate topographic
position of tissue destruction for treatment of cervical intraepithelial
neoplasia. Obstet Gynecol 1990; 75(2):227-231. (11)
Pinto AP AP, Tuon FF, Torres LF, Collaco
LM. Limiting factors for cytopathological diagnosis of high-grade squamous
intraepithelial lesions: a cytohistological correlation between findings in
cervical smears and loop electrical excision procedure. Diagn Cytopathol 2002;
26(1):15-18. (12)
Abdul-Karim FW, Fu YS, Reagan JW, Wentz
WB. Morphometric study of intraepithelial neoplasia of the uterine cervix.
Obstet Gynecol 1982; 60(2):210-214. (13) Sherman ME, Wang SS, Tarone R, Rich L,
Schiffman M. Histopathologic extent of cervical intraepithelial neoplasia 3
lesions in the atypical squamous cells of undetermined significance low-grade
squamous intraepithelial lesion triage study: implications for subject safety
and lead-time bias. Cancer Epidemiol Biomarkers Prev 2003; 12(4):372-379. (14) Zuna RE, Allen RA, Moore WE, Mattu R, Dunn ST.
Comparison of human papillomavirus genotypes in high-grade squamous
intraepithelial lesions and invasive cervical carcinoma: evidence for
differences in biologic potential of precursor lesions. Mod Pathol 2004; 17(11):1314-1322.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
- SANTOS RODRIGUEZ (27/10/2005 12:36:25)
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|
Web mantenido y actualizado por el Servicio de informática uclm. Modificado: 16/06/2015 15:10:50
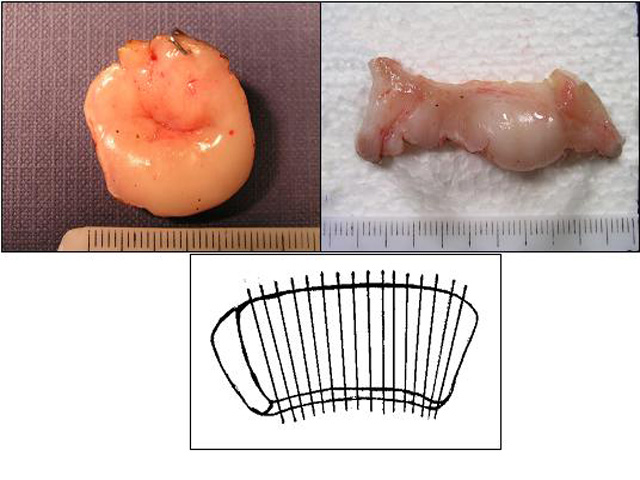 fiogf49gjkf0dA. Cono cervical LEEP en fresco señalizado con una grapa a las 0 h. B. Pieza abierta tras su sección a las 0 h., lista para su fijación. C. Esquema de los cortes seriados">
fiogf49gjkf0dA. Cono cervical LEEP en fresco señalizado con una grapa a las 0 h. B. Pieza abierta tras su sección a las 0 h., lista para su fijación. C. Esquema de los cortes seriados">
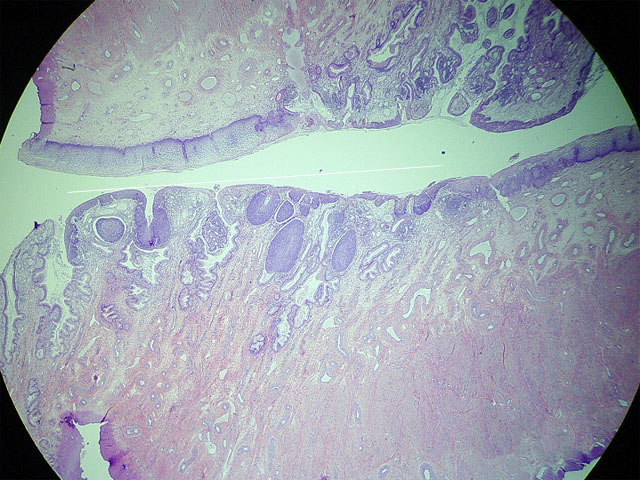 fiogf49gjkf0dMicrofotografía a bajo aumento (8x) en donde podemos apreciar dos cortes de un cono. En uno de los extremos se reconoce epitelio escamoso exocervical y en el opuesto epitelio endocervical. Con una línea blanca se indica la longitud proximal-distal de la zona displásica.">
fiogf49gjkf0dMicrofotografía a bajo aumento (8x) en donde podemos apreciar dos cortes de un cono. En uno de los extremos se reconoce epitelio escamoso exocervical y en el opuesto epitelio endocervical. Con una línea blanca se indica la longitud proximal-distal de la zona displásica.">