
 Comunciación libre
Comunciación libre
|
Inmaculada Ramírez Moreno*, Martina Alvarez Pérez**, Fernando Martín Malavé***, Alfredo Matilla Vicente***, Felisa Rodero González****, Emilia Fernández***** |
|||||||||||||||||||||||||||||||||||||||||
|
Introducción: Los carcinomas de cérvix y endometrio representan el 6% y 7% de todas las neoplasias malignas, ocupando el cuarto y tercero lugar de los tumores en mujeres. En España la incidencia es media, con tasas de mortalidad de 2174/100.000. En la provincia de Málaga (datos del Registro Poblacional de la AECC, 1996-97), fueron registrados 3.168 tumores en mujeres siendo 363 carcinomas de útero. En el RTH del Hospital Clínico Universitario de Málaga (HCUM), en el año 1999, el 13,7 % eran tumores ginecológicos y el 8,3% de útero (4,4% carcinomas de cérvix y 3,9% de endometrio).
La supervivencia global a los 5 años en el cáncer de endometrio es del 70-80% y del 50-60% en el cáncer invasivo de cérvix.
Hemos valorado factores clinico-patológicos de relevancia pronóstica (p.e., edad, tipo histológico, estadio, tratamiento aplicado, extensión, metástasis) intentando demostrar la importancia de cada uno de estos parámetros en relación con la supervivencia global, tras nueve años de seguimiento.
Material y Métodos:Se incluyeron 331 casos diagnosticados entre el 1 de enero de 1993 al 31 de diciembre del 1999 (184 carcinomas de cérvix y 141 carcinomas de endometrio). Se realizó un seguimiento activo, considerándose la fecha aniversario (fecha de diagnóstico) como referente para realizar las revisiones anuales. Los casos fueron revisados hasta el 31 de diciembre de 2002.
Resultados:
En el cáncer de cérvix la media de supervivencia fue de 57.02 meses. La supervivencia para los tumores no invasivos fue del 98% a los 9 años y para los invasivos del 82%. En pacientes más jóvenes la supervivencia a los cinco años fue 98%, mientras que en aquellas pacientes mayores de 45 años no superó el 85%. Los tumores estadio I tenían una supervivencia a los 9 años del 99%, los estadios II del 83%, y los estadio III y IV de aproximadamente el 50%.
La media de supervivencia en cáncer de endometrio, fue de 60.7 meses. A los 9 años la supervivencia fue del 79%. En el estadio I y II mostraron tasas de supervivencia del 80%, mientras que el estadio III no superaba el 77%. Las pacientes en estadio IV presentaron una supervivencia, a los 24 meses, del 22%.
Conclusiones: Observamos una alta incidencia de tumores de cérvix en estadios no invasivos, que afectan a una población joven y todavía en edad fértil.
El cáncer de endometrio es una neoplasia que afectó a mujeres mayores de 65 años y, aunque no se disponen actualmente de métodos eficientes de detección temprana de la enfermedad, la mayoría de las neoplasias se encontraban limitadas al cuerpo uterino (estadio I).
La supervivencia general, tras nueve años de seguimiento, tanto en el cáncer invasivo de cérvix como en los tumores de endometrio es próxima al 80%. No obstante, al estratificar las pacientes -atendiendo al estadio clínico-patológico- observamos que, en estadios IV, la supervivencia, ya a los dos años, era tan sólo del 50% en pacientes con cáncer de cérvix y del 22% en cáncer de endometrio.
|
||||||||||||||||||||||||||||||||||||||||||
|
|
Los tumores del tracto genital femenino, y concretamente los carcinomas de cérvix y endometrio, siguen siendo un problema de salud importante en la sociedad actual: por el número de mujeres a las que afecta, por la cantidad de muertes que todavía producen y, como no, por los enigmas que existen aún acerca de su historia natural. Representan el 6% y 7% de todas las neoplasias malignas, ocupando el cuarto y tercero lugar de los tumores en mujeres.
En España la incidencia global es de nivel medio, con tasas de mortalidad de 2174 por 100.000 habitantes por año (Ferlay et al. 2001). En la provincia de Málaga, durante el último bienio registrado por la AECC (1996-97), fueron constatados 7.541 tumores: 3.168 en mujeres, de los cuales 363 correspondían a carcinomas de útero. Según la estadística del RTH del Hospital Clínico Universitario de Málaga (HCUM), en el año 1999, del total de tumores malignos registrados,el 13,7 % eran tumores ginecológicos y el 8,3% estaban localizados en el útero; de éstos, el 4,4% eran carcinomas de cérvix y el 3,9% de endometrio.
El tipo histológico más común en cérvix es el carcinoma epidermoide o de células escamosas (95%) -aunque últimamente se está observando un aumento relativo de la incidencia del adenocarcinoma- y en endometrio el adenocarcinoma, que representa el 80% de todos los tumores primarios.
A pesar de la disminución de la incidencia del cáncer de útero y del avance en las técnicas quirúrgicas y el tratamiento coadyuvante, no se ha producido un incremento equivalente en la supervivencia, la cual sólo ha mejorado de forma muy discreta. Todo ello nos lleva a considerar que la supervivencia de los pacientes con cáncer de útero es la suma de la interacción de diversas variables, cuyo conocimiento es indispensable para comprender mejor la evolución, el pronóstico y, en definitiva, la supervivencia en esta enfermedad.
En la supervivencia intervienen numerosos factores, tanto clínicos como anatomopatológicos: edad, tamaño, características macro y microscópicas del tumor, grado de infiltración, afectación de ganglios linfáticos y estadio tumoral (Pacelli et al. 1993, Bottcher et al. 1993, Adachi et al. 1994). Muchos de estos parámetros están interrelacionados y/o tienen muy distinto valor predictivo (Oertli et al. 1994). La supervivencia global a los 5 años en el cáncer de endometrio es del 70 al 80%, siendo la tasa de mortalidad en España de 9,2/100.000 mujeres/año; por otro lado, la supervivencia del cáncer de cérvix es del 50 al 60% a los 5 años.
El HCUM es un hospital general, de 741 camas, e incluye diferentes servicios de especialidades médicas y quirúrgicas. Atiende una media anual de 21.400 ingresos, 9.600 intervenciones quirúrgicas a ingresados y 12.400 intervenciones quirúrgicas ambulatorias. Este hospital es el centro de referencia para la población del sector occidental de la provincia de Málaga. El sector del HCUM cubre la asistencia de 20 comarcas.
Este centro hospitalario cuenta, desde el año 1993, con el Registro Hospitalario de Tumores (RHT), el cual, desde entonces, registra de manera sistemática todos los casos nuevos de cáncer diagnosticados y/o tratados en el hospital. En las localizaciones tumorales más frecuentes (mama, estómago, colon-recto, laringe, vejiga, próstata, útero, ovario, melanoma cutáneo y tiroides) se procede a una recogida de datos exhaustiva (extensión, estadificación TNM, tipo de tratamiento, demoras asistenciales, etc). En estas localizaciones, se realizan seguimientos, al menos, una vez al año (bien revisando la historia clínica o contactando telefónicamente con el paciente, si en la historia clínica no se describe ninguna revisión posterior), para conocer el estado del paciente en la última revisión, la evolución de la enfermedad, si el paciente ha fallecido (fecha), con objeto de realizar curvas de supervivencia. Actualmente, el RHT del HCUM cuenta, en algunas de estas localizaciones, con el seguimiento de más de once años.
Teniendo en cuenta las premisas anteriormente expuestas, y utilizando las fuentes de información, la metodología y la hoja de vaciado de datos del RHT del HCUM, se ha realizado un estudio retrospectivo -basado en la revisión de historias clínicas- de todos los casos nuevos de cáncer de cérvix y endometrio registrados durante los años 1993-1999.
Se han valorado los factores clinico-patológicos de mayor relevancia pronóstica (p.e., edad, tipo histológico, estadificación tumoral, tratamiento quirúrgico, extensión previa al tratamiento, metástasis,
), individualmente (estudio descriptivo) e intentando demostrar la importancia de cada uno de estos parámetros en relación con la supervivencia global, tras nueve años de seguimiento, para identificar aquellos que definan, de forma más significativa -independiente y objetiva- el riesgo de mortalidad.
|
|||||||||||||||||||||||||||||||||||||||||
|
|
Para la realización del pres ente trabajo se revisaron las historias clínicas correspondientes a todos los casos nuevos de cáncer de cérvix y endometrio existentes durante los periodos comprendidos del 1 de enero de 1993 al 31 de diciembre del 1999, es decir, un total de 331 casos (184 corresponden a carcinoma de cérvix y 141 a carcinoma de endometrio) diagnosticados en el Hospital Clínico Universitario, o bien aquellos diagnosticados en otra institución pero cuyo tratamiento total o parcial se lleva a cabo dentro del mismo. ente trabajo se revisaron las historias clínicas correspondientes a todos los casos nuevos de cáncer de cérvix y endometrio existentes durante los periodos comprendidos del 1 de enero de 1993 al 31 de diciembre del 1999, es decir, un total de 331 casos (184 corresponden a carcinoma de cérvix y 141 a carcinoma de endometrio) diagnosticados en el Hospital Clínico Universitario, o bien aquellos diagnosticados en otra institución pero cuyo tratamiento total o parcial se lleva a cabo dentro del mismo.
El 31 de diciembre de 1999 se cerró la entrada de casos nuevos en el estudio y, posteriormente, estas historias fueron revisadas durante la última semana de diciembre del año 2002 para valorar el estado del paciente.
En nuestra serie de neoplasias, se han recogido de la historia clínica múltiples parámetros, que describimos a continuación:
1. Datos de identificación del paciente
- Nº de registro
- Año de registro
- Fuentes de información: Servicios de Anatomía Patológica, Documentación Clínica, Oncología
- Número de historia clínica
- Identificación personal: DNI
- Número de la Seguridad Social
- Apellidos y nombre
- Edad. Se considera la edad del paciente en el momento del diagnóstico.
- Teléfono
- Familiar y teléfono del mismo
-. Nº de hijos, edad de menarquia y menopausia y nº de abortos
2. Datos relativos al tumor
- Fecha del primer síntoma, sería aquella en que el paciente refiere por primera vez alteraciones relacionadas con el tumor. Refleja la respuesta del paciente a la pregunta del médico"¿desde cuándo presenta el síntoma?".
- Fecha de la primera consulta, aquella en la que el paciente consulta por primera vez a un médico; es la fecha que consta en la historia clínica.
- Fecha de la primera sospecha diagnóstica y lugar. La fecha del primer diagnóstico, es la fecha de la primera sospecha diagnóstica de cáncer por un médico, aunque no se tenga confirmación histológica hasta una fecha posterior o no se llegue nunca a dicha confirmación; como segunda alternativa se utiliza la fecha del diagnóstico anatomopatológico. En ocasiones y por defecto se toma como fecha de primer diagnóstico el de la fecha de la primera visita al hospital.
Esta fecha se utiliza como fecha aniversario para el seguimiento y estudio de supervivencia, edad de incidencia, cálculo de demora terapéutica, etc.
- Fecha del primer tratamiento, incluyendo tanto los que tienen intención curativa como los que no. Solo se recoge el primer tratamiento que ha recibido el paciente, aunque sea combinado, en la fase inicial de la enfermedad, no se tiene en cuenta el tratamiento de las recidivas.
Con estos datos se pueden definir la demora de consulta, como el intervalo en meses que transcurre desde la fecha del primer síntoma en relación con el tumor hasta la primera consulta a un facultativo. La demora diagnóstica se estima como el tiempo, en meses, que transcurre entre la primera consulta y el primer resultado positivo de neoplasia. Consideramos demora terapéutica como el intervalo en meses desde el diagnóstico hasta el primer tratamiento realizado (curativo o no).
- Fecha de la primera visita al Hospital Clínico Universitario
- Relación con el HCUM: Clase de caso. Este ítem identifica las distintas situaciones asistenciales y el tipo de relación que el paciente tiene con el Hospital. Podemos distinguir:
Caso 1: Tumor diagnosticado en el Hospital Clínico Universitario (HCU) y parte o todo el tratamiento realizado en otro hospital.
Caso 2: Tumor diagnosticado y tratado en el Hospital Clínico Universitario (si es considerado no tratable, también se incluye en esta categoría).
Caso 3: Tumor diagnosticado en cualquier otro centro y parte o todo el tratamiento en el Hospital Clínico.
- Extensión en el momento del diagnóstico (LRD), se realiza por el personal del registro que interpreta los datos disponibles y hace referencia a la extensión local -limitada al órgano de origen sin metástasis en la primera estación ganglionar- (2), regional afectación de los ganglios linfáticos de primera estación y/o a órganos vecinos- (3), diseminada -metástasis al diagnóstico- (6), y desconocida (9). La extensión LRD puede ser imposible de determinar en algunos casos (p.e. insuficiente información, cáncer in situ, leucemias, tumor primario desconocido, etc.) por lo que no alcanza a clasificar el total de los tumores registrados.
- Localización de las metástasis en el momento del diagnóstico: ninguna (0), ganglios linfáticos remotos (1), hueso (2), hígado (3), pulmón / pleura / ambos (4), cerebro (5), ovario (6), piel (7), otra: diseminación amplia (8), desconocido (9).
- Tipo histológico: siguiendo para la codificación, la Clasificación Internacional de Enfermedades para Oncología en su segunda edición (CIE-O-2).
- Estadio. FIGO: Se valoró el estadio en función de la clasificación FIGO (Benedet et al., 2000; Heintz et al., 2001). Se refirió el que aparecía en la historia clínica del paciente y, cuando ésta no se especificaba, se reconstruyó basándose en la descripción clínica del tumor previo y de la existencia o no de adenopatías halladas durante la inspección y palpación, reflejados en la historia clínica, así como en los informes de las biopsias procesadas y examinadas en el servicio de Anatomía Patológica del HCUM.
En todos los casos se estableció, el menos, la división en cuatro estadios (I, II, III y IV) y en aquellos casos en los que los datos referidos en la historia clínica lo permitieron se intentó realizar la subclasificación por estadios según los criterios descritos por la FIGO.
- Tratamiento desarrollado: Se incluyen tanto los que tienen intención curativa como los que no. Solo se recogen los tratamientos iniciales de la enfermedad, aunque sea un tratamiento combinado, para lo cual se recoge el tipo y fecha del o de los tratamientos realizados: cirugía (1), radioterapia (2), las dos anteriores (3), quimioterapia (4), cirugía y quimioterapia (5), radioterapia y quimioterapia (6), las tres (7), otra terapia (8), desconocida (9), y hormonoterapia (10).
3) Datos de seguimiento
El RHT del HCU, realiza un seguimiento activo considerándose la fecha aniversario para realizar este seguimiento a la fecha del primer diagnóstico.
Se realiza la revisión de las historias clínicas del archivo de Documentación Clínica y en el caso de no estar reflejados los datos en la misma se procede al contacto telefónico al domicilio del paciente para conocer su estado.
- Fecha del último contacto, es la fecha del último contacto con el paciente que se registra en la historia clínica.
- Fecha de revisión, que se realiza anualmente en la fecha aniversario o fecha del primer diagnóstico.
- Estado del último control, valorando si el paciente está vivo (1), fallecido (3) o perdido (4), cuando por los medios habituales del Registro no se ha podido obtener ningún dato fiable sobre el estado del paciente.
- Fecha de fallecimiento
- Supervivencia: mide el tiempo transcurrido desde la fecha del primer diagnóstico hasta la fecha del último contacto con el paciente, la fecha de fallecimiento o pérdida de seguimiento, contactando telefónicamente con el paciente, si en la historia clínica no se hallan datos al respecto.
Se efectuó el análisis de supervivencia que incluyó:
1. Tabla de supervivencia general, que nos permitió averiguar la probabilidad de que un paciente afectado de cáncer de cérvix o endometrio sobreviviera a un tiempo t determinado, que en nuestro caso fueron 108 meses divididos en periodos de 12 meses.
2. Supervivencia según método de Kaplan‑Meier, que permitió construir curvas en la que se describió la evolución del grupo de pacientes desde el principio hasta el final del estudio, con las proporciones de supervivencia para diferentes intervalos de tiempo. La comparación de las curvas de supervivencia de 2 o más grupos de pacientes, para comprobar si existían diferencias significativas entre ellas se realizó mediante el test de log‑rank y de Wilcoxon, que calculan las muertes esperadas y las comparan con las observadas.
Se valoró, en el conjunto de las mujeres, la supervivencia en función de la edad, extensión tumoral, metástasis y estadificación.
|
|||||||||||||||||||||||||||||||||||||||||
|
|
Presentamos los datos de cáncer de cérvix y endometrio, recogidos del Registro de Tumores del Hospital Clínico Universitario de Málaga, desde el día 1 de enero de 1993 al 31 de diciembre de 1999. Durante estos años se registraron 10.646 nuevos casos de cáncer, de ellos 184 correspondieron a neoplasias malignas de cérvix y En el cáncer de cérvix el 49,5% de las pacientes, tenían menos de 45 años en el momento del diagnóstico. La edad de las pacientes oscilaba entre 21 y 81 años (media: 46,08 años; desviación típica (DT): 11,34). Las pacientes afectadas de carcinoma de endometrio tenían edades comprendidas entre los 30 y 90 años (media: 63,5 años; DT: 11,51), siendo el grupo de máxima incidencia el de mayores de 65 años (45,8%). La edad de menarquia más frecuente fue de trece años en 40 pacientes (21,5%) con cáncer de cérvix y la de menor frecuencia dieciséis con 2 casos (1,1%), cabe destacar que en el 30,7% de los casos este dato no figura en la historia clínica. La edad media fue 12,6 años (DT: 1,3). En el ca. de endometrio, la mayoría de las pacientes tuvieron la edad de la primera regla más temprana, a los doce años (24,1%), con una edad media de 10.7 años Número de hijos: De las 165 mujeres con hijos, afectadas de cáncer de cérvix, el mínimo fue 1 y el máximo 16 con una media de 2,6 (tabla 16). En el cáncer de endometrio el rango estaba comprendido entre 1 y 9 y la media 2,5. Número de abortos. El 64,8% de nuestras pacientes con cáncer de cérvix no habían tenido ningún aborto, el 13,6% uno y dos abortos el 8,2%, siendo la media 0,6 (tabla 16); en el cáncer de endometrio el 64,8% (116 casos) no habían tenido abortos y solo 16 pacientes tuvieron uno. Edad de menopausia. El 4,8% (9 casos) de las pacientes con cáncer de cérvix presentaron la menopausia a los 50 años, con una media de 47,5; en el ca. de endometrio la edad media de menopausia fue de 49,3 con una DT de 3,6. Tipos histológicos principales Todos los casos registrados tuvieron confirmación histológica. El 11,4 % y el 2.8% de los tumores de cérvix y de endometrio respectivamente fueron clasificados como carcinomas SAI (sin otra especificación). En el caso del cérvix la mayoría eran carcinomas escamosos (28.8%) y solo se diagnosticaron 12 (6.5%) adenocarcinomas, mientras que el grupo de adenocarcinomas representó el 81.4% de los tumores de endometrio y de ellos el 6.2% eran de tipo papilar y el 1.4% de células claras (Tabla 1) . Tabla .1. Tipos histológicos principales
Extensión de la enfermedad en el momento del diagnóstico La extensión de la enfermedad en el momento del diagnóstico en cáncer de cérvix fue recogida en el 98,9. % de los casos y en cáncer de endometrio, en el 97,3%. La extensión local fue la más frecuente (78.5% en cáncer de cérvix y 75,2% en cáncer de endometrio) y sólo el 2,2 % y el 7.6 % de los casos, respectivamente, presentaban metástasis a distancia . En el cáncer de cérvix encontramos un 52,2% de tumores no invasivos y un 47.8% de neoplasias invasivas y en los casos con metástasis (4 pacientes) estas aparecían en pulmón y diseminación amplia del tumor. El hígado fue el órgano más afectado en los casos de ca. de endometrio metastático. Distribución según el estadio clínico (FIGO) Carcinoma de cérvix: Según la clasificación de En estadio I había 37 (20.1%) tumores (crecimiento limitado al útero) y concretamente en 3 casos el diagnóstico fue solo microscópico-preclínico) y en 13 casos se observó invasión del estroma mayor de Treinta y cuatro casos (18.5%) estaban es estadio II (invasión mas allá del útero, pero no a la pared pélvica ni tercio inferior de la vagina), de los cuales 8 no invadían parametrios y 11 si lo hacían. En estadio III (afectación de pared pélvica, tercio inferior de la vagina, afectación funcional renal) se diagnosticaron 11 pacientes. Carcinoma de endometrio: En la mayoría de los casos (69.7%) el tumor se encontraba limitado al cuerpo uterino, de ellos, el 45.6% afectaba al miometrio. En diecinueve casos (13.1%) había afectación del cérvix (estadio II) y en 13 se halló afectación local y/o regional. Solo 11 pacientes presentaban metástasis a distancia. Tabla 2. Estadio tumoral según
|
|||||||||||||||||||||||||||||||||||||||||
|
Cérvix |
|||
FIGO |
|||
|
Estadio 0 |
|||
|
Estadio I I IA IB |
Estadio I I IA IB IC |
||
|
Estadio II II IIA IIB |
34 (18.5) 15 (8.2) 8 (4.3) 11 (6.0) |
Estadio II II IIA IIB |
19 (13.1) 6 (4.4) 9 (6.2) 4 (2.8) |
Estadio III
III IIIA IIIB |
11 (5.9) 2 (1.1) 1 (0.5) 8 (4.3) |
Estadio III
III IIIA IIIB IIIC |
13 (9) 4 (2.8) 6 (4.1) 2 (1.4) 1 (0.7) |
|
Estadio IV IV IVA IVB |
4 (2.1) 3 (1.6) - 1 (0.5) |
Estadio IV IV IVA IVB |
11 (7.6) - - 11 (7.6) |
Tratamiento aplicado
La mayoría de las pacientes fueron tratadas únicamente con cirugía (el -69.6%- en cáncer de cérvix y el 65,5%- en cáncer de endometrio). La cirugía mas quimioterapia fue el tratamiento combinado más utilizado, tanto en las pacientes con cáncer de cérvix como en las de endometrio.
Supervivencia global de las pacientes
El tiempo máximo de seguimiento de las pacientes de cáncer de cérvix y de endometrio incluidas en nuestro estudio ha sido de 108 meses (9 años).
La probabilidad de supervivencia para el cáncer de cérvix no invasivo fue del 98% a los 9 años y para los invasivos del 82%, siendo esta diferencia estadísticamente significativa. A los 9 años la probabilidad de supervivencia para las pacientes afectas de ca. de endometrio fue del 79% (fig. 1).
Supervivencia según la edad
La edad de diagnostico de ca. de cérvix mostró diferencias estadísticamente significativas en los distintos grupos establecidos, así, en pacientes más jóvenes la supervivencia a los cinco años fue 98%, mientras que en aquellas pacientes mayores de 45 años no superó el 85%.
Aunque la edad en el ca. de endometrio no mostró diferencias estadísticamente significativas, pudimos observar que en el grupo de edad entre 50-65 años la probabilidad de supervivencia a los 5 años era del 82%, del 79% en pacientes mayores de 60 años y del 74% en menores de 50 años (fig. 2).
Supervivencia según el tipo histológico
Cáncer de cérvix: Se han observado diferencias, en la supervivencia, en relación con el tipo histológico. Las pacientes con adenocarcinomas presentaban una supervivencia a los 5 años del 66% frente al 85% de aquellas con carcinomas escamosos (fig. 3).
Cáncer de endometrio: Se observaron diferencias estadísticamente significativas en los distintos grupos establecidos. Las pacientes con sarcomas fallecieron antes de los doce meses; las pacientes con adenocarcinomas mostraron una supervivencia en torno al 80% a los cinco años y las pacientes con la variante escamosa en torno al 65%.
Supervivencia según la extensión
La extensión tumoral en el momento del diagnóstico en el ca. de cérvix mostró relación estadísticamente significativa con la supervivencia. Las enfermas con afectación local de la enfermedad presentaban tasas de supervivencia a los 5 años del 92% mientras que aquellas con afectación regional no superaba el 72%. A los 5 años las pacientes con metástasis a distancia presentaban una supervivencia del 50%.
En el ca. de endometrio las tasas de supervivencia a los 5 años fueron del 82 % si la afectación tumoral se limitaba al endometrio, del 85% si existía afectación regional y del 25% si las pacientes tenían metástasis a distancia (fig.4).
Supervivencia según el estadio (FIGO)
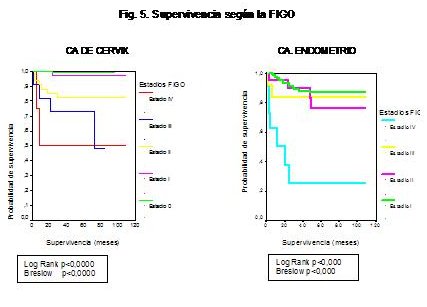
Ca. de cérvix: Agrupando los tumores es estadios 0, I, II, III y IV, observamos diferencias estadísticamente significativas: los tumores estadio I tenían una probabilidad de supervivencia a los 9 años del 99%, los estadios II del 83%, y los estadio III y IV de aproximadamente el 50%, si bien a los 80 meses la probabilidad para el estadio III era del 75% mientras que para los casos con metástasis a distancia era del 50% (fig. 5).
Ca. de endometrio: Encontramos diferencias estadísticamente significativas entre los diferentes estadios, los estadio I y II presentaban una supervivencia a los 9 años en torno al 80%, mientras que el estadio III no superaba el 77%. Por su parte, las pacientes con estadio IV presentaron una supervivencia a los 24 meses del 22%.
La supervivencia es el indicador más sensible a los avances asistenciales, de aquí, que la supervivencia se haya convertido en un indicador esencial de la efectividad de la asistencia, que sintetiza los avances terapéuticos y las condiciones del acceso de los enfermos a los servicios sanitarios, al diagnóstico y a la administración de tratamientos adecuados.
Cáncer de cérvix
En nuestro estudio, el 85% de las pacientes con cáncer de cérvix estaban vivas al cierre del estudio y sólo un 7,6% habían fallecido. La media de supervivencia fue de 57.02 meses (rango: 1-108).
La edad de diagnostico de ca. de cérvix mostró diferencias estadísticamente significativas en los distintos grupos establecidos, así, en pacientes más jóvenes la supervivencia a los cinco años fue 98%, mientras que en aquellas pacientes mayores de 45 años fue cercana al 85%. Las pacientes más jóvenes no muestran tasas de supervivencia muy diferentes, a pesar de que se diagnostican en estadios más precoces. Un factor que puede contribuir a este hecho es el creciente porcentaje de tumores de tipo adenocarcinoma que aparece típicamente en pacientes jóvenes y presenta peor pronóstico que el carcinoma escamoso; además, los tumores más indiferenciados parecen corresponder a pacientes de menor edad. La relación entre la edad de las pacientes y la supervivencia sigue siendo elemento de controversia. Un número elevado de trabajos clínicos retrospectivos han encontrado que en las enfermas más jóvenes, se observan tasas de recidivas locales y/o a distancia elevada sobre todo en pacientes tratadas con radioterapia. Grandes estudios multicéntricos, que incluyen gran número de pacientes, no muestran diferencias significativas en la supervivencia en pacientes jóvenes (Pitson y Fyles, 2001).
La extensión tumoral en el momento del diagnóstico mostró relación estadísticamente significativa con la supervivencia. Las enfermas con afectación local de la enfermedad presentaban tasas de supervivencia a los 5 años del 92% mientras que aquellas con afectación regional no superaba el 72%. A los 5 años, las pacientes con metástasis a distancia presentaban una supervivencia del 50%. Estas tasas de supervivencia a los cinco años son semejantes a las descritas en el trabajo de Jemal et al. (2004), con casos registrados entre los años 1992 y 1999 (92% en pacientes con enfermedad localizada, 51% con enfermedad regional y 17% con enfermedad diseminada).
El pronóstico del carcinoma de cuello uterino empeora a medida que progresa el estadio de la enfermedad, no sólo por el tamaño del tumor, sino porque aumenta el riesgo de afectación ganglionar linfática y de metástasis a distancia (Ziliotto et al.,1987; Zippin et al.,1985, Devesa 1984, 1986, Donnegan 1992).
Agrupando los tumores por estadios 0, I, II, III y IV, observamos diferencias estadísticamente significativas: los tumores estadio I tenían una probabilidad de supervivencia a los 9 años del 99%, los estadios II del 83%, y los estadio III y IV de aproximadamente el 50%. A los 80 meses, la probabilidad para el estadio III era del 75% mientras que para los casos con metástasis a distancia era tan sólo del 50%.
La supervivencia a los 5 años varía entre el 91 % en el estadio I y el 14 % en el estadio IV. La supervivencia global de una paciente con cáncer de cérvix tratada de forma correcta se sitúa en torno al 64,5% a los cinco años, existiendo una gran variabilidad según el se trate de tumores en estadio I, en los que la tasa de supervivencia oscila entre el 99-81% (Ia-Ib), en estadio II donde la supervivencia es del 66-63%, en estadio III con supervivencias del 33 al 38% y estadios IV donde la supervivencia es inferior al 20% (Pakilit et al.,2001; Callagy et al.,2000). Además, existen trabajos que han mostrado una alteración en el pronóstico al efectuarse la subdivisión de los tumores estadio I en Ib1 y Ib2 en relación con la supervivencia y la infiltración pélvica (Benedet et al., 1998; Lanzón et al., 2003). La mayor parte de las pacientes con un cáncer en estadio IV muere como consecuencia de la extensión local del tumor más que por las metástasis a distancia (OMS 1984,1985, 1997, Szekely et al.,1978, Domenech et al.,1984). Es preciso recordar que el pronóstico y la supervivencia de los carcinomas invasivos, depende, en gran medida del estadio en que el cáncer se descubre por primera vez (Austin et al., 2002).
Aunque no existe unanimidad, en la literatura, sobre cuál de los tipos histológicos (carcinomas de células escamosas, adenocarcinoma y adenoescamoso) difiere, según el estadio, en el pronóstico, en las pacientes con ca. de cérvix, incluidas en nuestro estudio, se han observado diferencias, en la supervivencia, en relación con el tipo histológico. Las pacientes con adenocarcinomas presentaban una supervivencia a los 5 años del 66% frente al 85% de aquellas con carcinomas escamosos. El 80-90% de los tumores son carcinomas escamosos; los que presentan células grandes queratinizantes tienen mejor pronóstico que los que presentan células pequeñas no queratinizantes. Asimismo, los carcinomas con bajo grado de diferenciación presentan un peor pronóstico. Aunque no existen estudios concluyentes, para algunos autores los carcinomas escamosos de cérvix tienen un mejor pronóstico que los adenocarcinomas.
Los estudios sugieren que existen diferencias pronósticas entre las variantes de adenocarcinomas. El 80% de los adenocarcinomas son de tipo convencional. Así los adenocarcinomas escamosos tendrían peor pronóstico que los adenocarcinomas convencionales con mayor tasa de recidivas locales. Los carcinomas seroso-papilares muestran un comportamiento agresivo cuando son diagnosticados en estadios avanzados, que no difiere de pacientes con adenocarcinomas de tipo convencional estadio I. Algunos subtipos de adenocarcinoma, como el papilar villoglandular y el carcinoma adenoide basal implicarían mejor pronóstico mientras que el carcinoma adenoide quístico tendría peor pronóstico. Tanto la invasión vascular, como la invasión de vasos linfáticos se asocia a un peor pronóstico (Sing. y Arif, 2004).
En trabajos realizados con tumores en estadios Ib y II, los adenocarcinomas y carcinomas adenoescamosos, han mostrado una mayor recidiva local, menor intervalo libre de enfermedad y supervivencia global que los carcinomas de células escamosas. Incluso algunos autores sugieren que el peor pronóstico de los adenocarcinomas se debe a la presencia de enfermedad residual, incremento de la resistencia a la radioterapia y mayor riesgo de diseminación intraperitoneal. También ha sido descrito un mayor grado de afectación ganglionar en adenocarcinomas (37%) comparado con carcinomas escamosos (21%) de igual tamaño y estadio histopatológico.
Ca.de endometrio
El cáncer de endometrio en España presenta un índice de supervivencia global a los 5 años excelente (84.3%). Sorprende la diferencia con respecto a
En nuestra casuística, a los 9 años, la probabilidad de supervivencia para las pacientes afectas de ca. de endometrio fue del 75%.
La edad fue, asimismo, una variable que influyó de manera significativa en la supervivencia. Así, si utilizamos la edad media como referencia, las pacientes por encima de esta edad tuvieron una supervivencia claramente menor a los 5 años que las más jóvenes. La edad, en nuestra serie, no mostró diferencias estadísticamente significativas e incluso pudimos observar que en el grupo de etáreo comprendido entre los 50-65 años la probabilidad de supervivencia a los 5 años era del 82%, del 79% en pacientes mayores de 60 años y del 74% en menores de 50 años.
Pudimos observar, en las pacientes con carcinoma de endometrio, que existen diferencias drásticas en la supervivencia, a los nueve años de seguimiento, en pacientes con enfermedad local o regional (>80% de supervivencia) en relación con aquellas pacientes con enfermedad metástasica (<30% de supervivencia). Jemal et al. (2004) presentan, en su estudio tasas de supervivencia a los cinco años, del 96% para pacientes con enfermedad local, del 65% para enfermas con enfermedad regional y del 26% para aquellas con enfermedad a distancia.
El estadio según la clasificación FIGO es el principal factor pronóstico. Las variables que relaciona son la infiltración tumoral, el grado de diferenciación celular, la citología del lavado peritoneal y la afectación ganglionar. La supervivencia a los 5 años varía entre el 90 y el 72 % en el estadio I, entre el 60 y el 56 % en el estadio II, el 40 y el 31 % en el estadio III y el 5 y el 10 % en el estadio IV. La afectación del miometrio por el tumor ensombrece el pronóstico así como la infiltración del cuello uterino; igualmente son signos de mal pronóstico la citología positiva del lavado peritoneal y la afectación ganglionar. Se ha correlacionado la propagación tumoral extrauterina y ganglionar con el grado histológico (Lindahl et al., 1997, Benedet et al., 2001;Wook et al., 2002; Prat et al., 2004). Aunque la tasa de supervivencia, a los cinco años, para los estadios más tempranos se cifra entre el 88-93% va a existir un grupo de pacientes con enfermedad incipiente (estadio I) que fallecerán como consecuencia de su neoplasia (7-12%), poco tiempo después de su tratamiento inicial (Valsecchi et al., 1997). La supervivencia a los 5 años para la enfermedad localizada (estadio I y grado I) es del 96% y desciende al 11% cuando existen metástasis a distancia.
Al igual que las series consultadas, encontramos diferencias estadísticamente significativas entre los diferentes estadios, los estadio I y II presentaban una supervivencia a los 9 años en torno al 80%, mientras que el estadio III no superaba el 77%. Por su parte, las pacientes con estadio IV presentaron una supervivencia a los 24 meses del 22%.
El estadio F.I.G.O. es una de las variables que modificaron la supervivencia global tanto en el análisis univariante, como en el multivariante de regresión múltiple de Cox. Se observa una diferencia estadísticamente significativa en la supervivencia global entre cada estadio con respecto a todos los demás, empeorando esta a los 5 años desde un 93% en el estadio I hasta un 23% en el IV (Ibáñez et al., 1999; Steiner et al. 2003).
Asimismo, la presencia de determinadas variedades histológicas (seroso-papilar y células claras) se asoció a unos resultados significativamente peores tanto en el análisis uni como multivariante, con una supervivencia global a los 5 años que no superaba el 55%, muy inferior al de las otras variedades. Por lo tanto, tanto el carcinoma de células claras como el seroso-papilar pueden ser consideradas variedades de mal pronóstico. El resto de los tipos histológicos de carcinoma endometrial tienen una supervivencia global a los 5 años entre el 79 y el 90% (Ibáñez et al., 1999; Steiner et al. 2003). Estas diferencias se observaron también, en las pacientes de nuestra serie. Así las enfermas con tumores del tipo adenocarcinoma mostraron una supervivencia en torno al 80% a los cinco años.
El tratamiento básico en el cáncer de endometrio es el quirúrgico. En esta encuesta, al igual que en nuestra serie, el 89% de las pacientes fueron intervenidas quirúrgicamente en primera instancia. La radioterapia y la hormonoterapia fueron opciones terapéuticas mucho menos utilizadas como tratamiento primario.
Entre los tratamientos primarios la cirugía demostró ser la variable que marcaba el pronóstico de las pacientes. Aquellas mujeres que fueron intervenidas quirúrgicamente, fundamentalmente si se pudo erradicar el foco primario de la enfermedad mediante una histerectomía, presentaban una tasa de supervivencia muy superior a las otras (Ibáñez et al., 1999).
En cuanto al tratamiento coadyuvante destacó el uso de la radioterapia (53% de los casos), mientras en 39.5% de los pacientes no se realizó adyuvancia.
El diámetro del tumor determinado por métodos clínicos y radiológicos guarda relación con el pronóstico de estas pacientes tratadas con radioterapia o cirugía. En un estudio de 1.028 pacientes tratadas con cirugía radical, las tasas de supervivencia se relacionaron más consistentemente con el volumen del tumor (determinado por volumetría del tumor) que con el estadio clínico o la histología Además del tamaño del tumor la invasión medial o lateral del parametrio en el estadio IIB también encierra valor pronóstico, así como la afectación unilateral o bilateral de los parametrios. La invasión del cuerpo uterino también se ha relacionado con peor pronóstico en pacientes tratadas con radioterapia o con cirugía. La presencia de adenopatías pélvicas o paraaórticas invadidas es un factor de mal pronóstico. Varios estudios relacionan el número de adenopatías afectadas con el pronóstico. En un análisis de diversos factores pronósticos en 626 pacientes con enfermedad localmente avanzada (principalmente en los estadios II, III, y IV) que fueron estudiadas por el GOG reveló que el estado de los ganglios linfáticos periaórticos y pélvicos, el tamaño del tumor, la edad de la paciente y su estado de salud tenían una importancia significativa en el intervalo libre de progresión y en la supervivencia.
Parece que existe unanimidad de criterios, en todas las series consultadas sobre la importancia de las variables que modifican la supervivencia (en los estudios univariantes) en todos los estadios, siendo estos:
- Edad (mayor de 65 años)
- Status hormonal (postmenopausia fisiológica) o antecedentes personales oncológicos
- Anatomía Patológica (ca. seroso-papitar o ca. células claras) a tumor Indiferenciado
- Tratamiento Primario No Quirúrgico 0 Cirugía Paliativa
- Invasión Miometrial > 50% o Estadio F.I.G.O.
- Tratamiento Coadyuvante con quimioterapia a enfermedad recidivante o metastásica
Las variables que modifican la supervivencia global, de forma independiente en el análisis multivariante - regresión múltiple de cox fueron:
- Edad superior a 65 años (x2)
- Carcinoma Seroso-Papilar o de Células Claras (x3)
- Estadio F.I.G.O. II (x3)
- Estadio F.I.G.O. III (x6)
- Estadio F.I.G.O. IV (x27)
fiogf49gjkf0d">
-
fiogf49gjkf0d">
-
fiogf49gjkf0d">
-
fiogf49gjkf0d">
-
 fiogf49gjkf0d">
fiogf49gjkf0d">
-
1ª) El RHT del Hospital Clínico Universitario de Málaga Virgen de
2ª) En nuestro centro, observamos una alta incidencia de tumores de cérvix en estadios no invasivos, que afectan sobre todo a una población joven y todavía en edad fértil. Pensamos que estos resultados son el reflejo de una mayor conciencia de la mujer al reconocimiento ginecológico preventivo.
El cáncer de endometrio es una neoplasia que afectó preferentemente a mujeres mayores de 65 años y, aunque no se disponen actualmente de métodos eficientes de detección temprana de la enfermedad, la mayoría de las neoplasias incluidas en nuestra serie se encontraban limitadas al cuerpo uterino, es decir, estaban en estadio I.
3ª) En la actualidad, el dato más sensible a los avances en el diagnóstico y tratamiento aplicado es la valoración de la probabilidad de supervivencia, ya que este parámetro resume la efectividad de la asistencia a las pacientes y la respuesta a los distintos tratamientos aplicados, así como las actividades de prevención puestas en marcha.
En nuestro estudio, observamos que la supervivencia general tras nueve años de seguimiento, tanto en el cáncer invasivo de cérvix como en los tumores de endometrio es próxima al 80%. No obstante, al estratificar las pacientes -atendiendo sobre todo al estadio clínico-patológico- observamos que, en estadios IV, la supervivencia, ya a los dos años, era tan sólo del 50% en pacientes con cáncer de cérvix y del 22% en cáncer de endometrio.
4ª) Tras la realización de este estudio, recomendamos para el registro del cáncer ginecológico, la incorporación de manera prospectiva, en la hoja de recogida de datos, de nuevos parámetros reconocidos y asociados a la etiología de las lesiones, por ejemplo, la asociación entre infección (confirmada) de papilomavirus humano y los carcinomas de cuello uterino.
5ª) Es preciso resaltar la gran imprecisión que existe en ciertos datos recogidos en la historia clínica, así como, la escasa homogeneidad de los protocolos utilizados y de la terminología empleada en la codificación y estadificación. Todo ello constituye un obstáculo importante, a veces decisivo, para llevar a cabo investigaciones retrospectivas, de tanta relevancia para la evaluación pronóstica y terapéutica del cáncer.
Benedet JL, Odicino F, Maisonneuve P. Carcinoma of the cervix. Annual report on the results of treatment in gynaecologic cancer. J Epidemiolol Biotest 2001; 6: 5.
Benedet JL y Millar DM. Endometrial cancer. En: Gospodarowicz MK, Henson DE, Hutter RVP, O´Sullivan B, Sobin LH, Wittekind Ch (eds). UICC. International
Domenech J, Segura A. El papel del médico en la calidad de las estadísticas de mortalidad. JANO 1984; 10: 40-47.
Ferlay J, Bray F, Pisani P, Parkin P. Globocam 2000: Cancer incidence, mortality and prevalence worldwide. IARC No 5, Lyon, IARCPress 2001.
Jemal A, Tuwari RC, Murray T, Ghafoor A, Samuel A, Ward E, Feur EJ, Thun MJ. Cancer Statistics. Cancer J Clin 2004;54:8-29.
Lanzón R, Ruiz M y Lanzón A. Cáncer invasor del cuello uterino. En Cabero L, Cabrillo E (eds). Tratado de Ginecología, obstetricia y medicina de la reproducción. SEGO 2003; 1559-1577.
Lanzón R, Ruiz M y Lanzón A. Cáncer invasor del cuello uterino. En Cabero L, Cabrillo E (eds). Tratado de Ginecología, obstetricia y medicina de la reproducción. SEGO 2003; 1559-1577.
Pitson G y Fyles A. Uterine cervix cancer. En: Gospodarowicz MK, Henson DE, Hutter RVP, O´Sullivan B, Sobin LH, Wittekind Ch (eds). UICC. International
Prat J. Prognostic parameters of endometrial carcinoma. Hum Pathol 2004;35(6):649-662.
Singh N y Arif S.Histopathologic parameters of prognosis in cervical cancer a review. Int J Gynecol Cancer 2004;14(5):741-50.
Steiner E, Eicher O, Sagemuller J, Schmidt M, Pilch H, Tanner B, Hengstler JG, Hofmann M, Knapstein PG.Multivariate independent prognostic factors in endometrial carcinoma: aclinicopathologic study in 181 patients: 10 years experience at the. Department of Obstetrics and Gynecology of the
Valsecchi L, Mangili G, Frigerio L, Spagnolo Dl, De Sanctis L, Ferrari A. Reability of preoperative evaluation of prognostic factors in endometrial carcinoma. Int J Gynecol Obstet 1997;59 (1):35-39.
Wook J, Hoon S, Tae Y, Kyu D. Clinicopathological parameters predicting the prognosis in endometrial cancer. Yonsei Medical Jour 2002;43(6): 769-778.
Zippin C y Feingold M. Service Role of the Hospital Tumour Registry in the
- Mario Gutierrez Machado (02/10/2005 4:18:05)
Hemos revisado este trabajo y nos ha parecido muy interesante y útil para el trabajo diario en nuestra consulta.Gracias.
Web mantenido y actualizado por el Servicio de informática uclm. Modificado: 16/06/2015 15:10:50