
 Comunciación libre
Comunciación libre
|
Medición inmunohistoquímica de la actividad proliferativa en carcinoma epidermoide de cuello uterino Morelva Toro de Méndez*, Antonio Llombart-Bosch* |
||||||||||||||||||||
|
MEDICIÓN INMUNOHISTOQUÍMICA DE Morelva Toro de Méndez*, Antonio Llombart-Bosch. Departamento de Patología, Facultad de Medicina y Odontología. Universidad de Valencia-España. *Doctorando becario de RESUMEN. Este trabajo se llevó a cabo con la finalidad de examinar el patrón de expresión inmunohistoquímico de la actividad de proliferación celular mediante Ki-67 y su relación con los distintos grados de diferenciación de carcinoma epidermoide de cuello uterino. Seleccionamos aleatoriamente 50 biopsias de cuello uterino de los archivos del departamento de Patología, Facultad de Medicina de Palabras clave. Carcinoma epidermoide de cervix, actividad proliferativa, Ki-67/MIB-1, inmunohistoquímica.
|
||||||||||||||||||||
|
|
INTRODUCCIÓN. El carcinoma de cuello uterino representa el segundo cáncer más común en la mujer a nivel mundial y es la primera causa de mortalidad femenina en los países en vías de desarrollo (Vizcaino et al, 2000; Bekkers et al, 2004). La estrecha relación existente entre el Virus Papiloma Humano (VPH) y el cáncer de cuello uterino está bien establecido basada en las evidencias moleculares como resultado de las investigaciones sobre la carcinogénesis cervical, que indican que dicho proceso se inicia con una infección persistente por ciertos tipos de VPH de alto riesgo oncogénico, independientemente de la existencia de otros factores de riesgo, cumpliendo de ésta forma un papel causal en la transformación maligna de las células epiteliales de la mucosa cervical (Bosch et al, 1995; Walboomers et al, 1999; Muñoz et al 2003; Clifford et al, 2003). La infección de las células cervicales por el VPH se manifiesta mediante cambios en la función de los productos de los genes y la detección de estas alteraciones podría ser de gran importancia en la pesquisa, diagnóstico y pronóstico de la neoplasia cervical. Existen una serie de marcadores de tumor cuya utilidad se evalúa continuamente, entre ellos se incluyen PCNA, Ki-67, ciclina E, p16INK4a, Antígeno MN, CEA y telomerasa, todos ellos para el reconocimiento de lesión neoplásica tanto de origen escamoso como glandular asociadas a infección por VPH oncogénico y también para dilucidar el origen de las atipias epiteliales (Keating et al, 2001). La actividad proliferativa de un tumor se mide mediante la expresión inmunohistiquímica del antígeno asociado a proliferación celular Ki-67, el cual se expresa exclusivamente en el núcleo de las células que se encuentran en fase de proliferación (G1, S, G2 y M) y no se detecta en aquellas en fase G0, en reposo (Robbins, 2000). En el caso de la enfermedad neoplásica del cuello uterino, la medición inmunohistoquímica de Ki-67 se utiliza para predecir la progresión de la neoplasia intraepitelial cervical grados 1 / 2 a carcinoma in situ e igualmente para determinar el grado de agresividad tumoral y metástasis, demostrando así tener valor pronóstico (Keating et al, 2001; Kruse et al, 2003). Por otra parte, la interacción de las oncoproteinas virales de los VPH de alto riesgo con las proteínas reguladoras del ciclo celular p53 y pRb que ocurre en la neoplasia cervical invasora, puede verse reflejada entre otras, mediante la expresión anormal de Ki-67 (Bar et al, 1996; Yaziji y Grown, 2001; Pahuja et al, 2003). Según Brown y Gatter (1990) el anticuerpo monoclonal Ki-67 es un recurso fácil y rápido para evaluar con exactitud la fracción de crecimiento de las neoplasias humanas, afirmación que comparten Sahebali et al 2003 quienes sugieren que se utilice como parte del panel de procedimientos para complementar la pesquisa y diagnóstico del cáncer cervical y sus lesiones precursoras. La utilidad de la evaluación de la expresión de Ki-67 en combinación con otros biomarcadores y la presencia de ADN-VPH como complemento en el diagnóstico del cáncer de cuello uterino y sus lesiones precursoras se ha demostrado mediante la elevada expresión de estos parámetros en el espectro de lesiones neoplásicas del cérvix (Al-Saleh et al, 1995; Keating et al, 2001; Cameron et al, 2002; Pirog et al, 2002; Agoff et al, 2003; Carrilho et al, 2005). Este estudio se llevó a cabo con la finalidad de examinar el patrón de expresión inmunohistoquímico de la actividad de proliferación celular mediante Ki-67 y su relación con los distintos grados de diferenciación de carcinoma epidermoide de cuello uterino.
|
|||||||||||||||||||
|
|
MATERIALES Y MÉTODOS. Material. Seleccionamos aleatoriamente 50 biopsias de cuello uterino de los archivos del departamento de Patología, Facultad de Medicina de la Universidad de Valencia, obtenidas entre la década de los años 1940 y 1980; estas muestras de tejido fueron fijadas en formalina buferada al 10% e incluidas en parafina. Se realizaron cortes en blanco de 3 a 5 micras y se recolectaron en láminas con poly-L-lisine para estudio inmunohistoquímico. Uno de los cortes se tiñó con la técnica de Hematoxilina-Eosina (HE) convencional para corroborar la presencia del tumor y grado de conservación de la muestra. Metodología. Para la determinación del antígeno de proliferación celular Ki-67, utilizamos un anticuerpo monoclonal anti Ki-67 humano clon MIB-1 (DakoCytomation, Denmark A/S), que permite realizar un ensayo inmunohistoquímico cualitativo para la evaluación de la expresión del antígeno de proliferación celular, sobre cortes de tejido fijados con formalina e incluidos en parafina. Previo a la inmunotinción, las muestras de tejido se dejaron durante toda la noche a 37ºC y el día del ensayo se colocaron 15 minutos en la estufa de 60ºC; para desparafinar se incluyeron en xilol (varios pasos) y luego para hidratar en alcoholes graduales (90º, 80º y 70º). La recuperación antigénica se realizó con una solución de citrato buffer previamente diluido al 1:10 en el autoclave, durante 3 minutos. El proceso de inmunotinción se inicia con la aplicación de 200 microlitros de reactivo bloqueante de peroxidasa endógena metanol-H2O2 al 3% previamente preparado e incubamos las muestras durante 20 minutos a temperatura ambiente. Luego bloqueamos la colágena con 200 microlitros de una solución de suero de caballo al 20% y dejamos durante 15 minutos. Sin lavar, cubrimos las muestras con 200 microlitros del reactivo de anticuerpo anti-Ki-67 clon MIB-1 recién diluido 1:50 durante1 hora. Posteriormente añadimos 200 microlitros del anticuerpo secundario dilución 1:200, 15 minutos. Seguido el complejo avidita-biotina al 10%, durante 15 minutos. Entre pasos, eliminamos el exceso de reactivo y enjuagamos cada vez, 3 veces con PBS. Finalmente, revelamos la reacción introduciendo las muestras en una solución de sustrato cromógeno DAB preparada unos minutos antes de usar e inmediatamente llevamos la muestra a estufa de 37ºC, durante 3 minutos. Sumergimos la muestra en hematoxilina de Harris durante 12-15 segundos para contrastrar. Interpretación de los resultados de la inmunotinción para Ki-67. Para determinar el patrón de expresión de Ki-67 realizamos un contaje celular abarcando aproximadamente 1000 células (15 campos microscópicos). Se consideró una reacción positiva cuando la célula mostró un núcleo intensamente teñido de marrón y para la distribución de estas se utilizó la escala semicuantitativa descrita por Mirhashemi et al 2003: Mínima: menos del 10% de células positivas. Moderada: entre el 10% y el 50% de células positivas. Alta: más del 50% de células positivas. La figura Nº1 muestra un ejemplo de cómo observamos la expresión inmunohistoquímica de Ki-67 en uno de los casos de carcinoma epidermoide de nuestra serie.
|
|||||||||||||||||||
|
|
El estudio histopatológico de las 50 biopsias cervicales confirmó el diagnóstico previo de carcinoma epidermoide de cuello uterino, considerando los criterios histopatológicos estandar establecidos por Wright et al 1994; a manera general, las muestras presentaron buen estado de conservación, a excepción de 3 casos cuyas muestras de tejido eran diminutas y se encontraban artefactadas. Los 50 carcinomas epidermoides se agruparon de acuerdo al grado de diferenciación tumoral y así obtuvimos 10 carcinomas epidermoides maduros y bien diferenciados, 10 moderamente diferenciados, 10 inmaduros (pobremente diferenciados), 10 inmaduros e indiferenciados (muy mal diferenciados) y finalmente un grupo de 10 carcinomas denominados misceláneos que incluyó 7 casos de carcinoma epidermoide anaplásico (con ausencia total de diferenciación) y 3 carcinomas de células pequeñas. En la FIGURA Nº 2 se representa el porcentaje de expresión inmunohistoquímica de Ki-67 en los casos de carcinoma epidermoide estudiados. El 76% de los carcinomas epidermoides de cuello uterino fueron positivos para Ki-67, con inmunoreactividad entre moderada y alta. En la TABLA Nº I se muestra el número de casos de carcinoma epidermoide con expresión de Ki-67 de acuerdo a al grado de diferenciación tumoral. Se observó expresión de Ki-67 en todos los grados de tumor epidermoide del cuello uterino. Expresión de Ki-67
Total 12 38 Hubo 2 casos de carcinoma epidermoide cervical que presentaron áreas de carcinoma in situ y de atipia coilocitótica asociadas; la mayor expresión de Ki-67 (77%) se apreció en el área de carcinoma in situ más que en la coilocitosis que fue de 58% (estos datos no se muestran). Las zonas de epitelio cervical (tanto escamoso como endocervical) con características histológicas normales adyacentes al tumor y presentes en 6 de los 50 casos de carcinoma epidermoide de este estudio, mostraron algunos núcleos con tinción marrón de poca intensidad y sólo a nivel de las células que estaban inmediatamente por encima de la membrana basal. Imagen semejante revelaron las células inflamatorias que se diferenciaban bien del resto de la población celular normal y neoplásica.
|
|||||||||||||||||||
|
|
DISCUSIÓN. Las mediciones de la proliferación celular y anormalidades en el contenido nuclear de ADN se han evaluado ampliamente en varios tumores como un marcador adjunto de diagnóstico y pronóstico (Stoler, 2003). En el estudio de la neoplasia cervical estos índices de proliferación podrían ser relevantes ya que como es sabido, en la carcinogénesis del cuello uterino están involucradas las oncoproteínas de un VPH de alto riesgo, que alteran el control del ciclo celular e inducen una proliferación celular masiva y descontrolada. Este hecho quedaría reflejado en la expresión inmunohistoquímica excesiva del antígeno de proliferación celular Ki-67, tanto en las lesiones intraepiteliales como en las invasoras. Yaziji y Gown (2001) plasman una revisión de la utilidad de las técnicas de inmunohistoquímica en la evaluación de malignidades ginecológicas, señalando por ejemplo que, específicamente en cuello uterino el tejido displásico desarrollado está asociado con alteraciones cualitativas y cuantitativas de Ki-67. En este estudio, el 76% (38/50) de los casos de carcinoma epidermoide cervicales mostró inmunoreacción positiva para Ki-67 entre moderada y alta; los 12 casos restantes también revelaron inmunotinción aunque mínima. Estos resultados son similares a los obtenidos por Bar et al 1996 y Agoff et al 2003. En otras investigaciones se encontraron porcentajes de expresión de Ki-67 en carcinomas epidermoides cervicales en un rango comprendido entre el 50% y 80%; nuestros resultados también encajan en este rango (Garzetti et al, 1995; Carrilho et al, 2003). En esta serie siempre hubo expresión de Ki-67 independientemente del grado de diferenciación tumoral a diferencia de otros estudios en los que obtuvieron resultados variables en relación al grado histológico del tumor cervical. Kedzia et al en el 2002 analizaron la expresión de Ki-67 y otros biomarcadores en células de cáncer cervical, encontraron que aquellos carcinomas pobremente diferenciados revelaron mas alteraciones en los parámetros estudiados, considerando a estos hallazgos de mal pronóstico. En el caso del estudio realizado por Carrilho y colaboradores (2003) en mujeres de Mozambique, sobre 47 carcinomas de cuello uterino concluyen que la expresión Ki-67 (55,5%) está asociada a este tumor, principalmente al histotipo escamoso keratinizante (bien diferenciado). Garzetti et al 1995 indican que el índice de proliferación celular medido con MIB-1 fue elevado pero sin correlacionarse con el grado histológico; la positividad celular fue de 49,9% en los carcinomas grado 1 y de 50% en los de grado 2 y 3. Pahuja y colaboradores en el 2003 evaluaron 18 carcinomas epidermoides de varios grados de diferenciación y una elevada expresión de Ki-67 se observó en aquellos carcinomas pobremente diferenciados. La variabilidad en el porcentaje de expresión y extensión del antígeno Ki-67 en carcinomas de cuello uterino e inclusive en las lesiones cervicales preinvasivas podría atribuirse a varios factores, entre ellos a diferentes metodologías aplicadas, tipos de anticuerpos utilizados, recuperación antigénica, métodos de evaluación de la expresión antigénica (cualitativos, semi-cuantitativos, cuantitativos) y a diferencias en la calidad de la preservación del material de tejido original (Carrilho et al, 2003). La mayoría de la publicaciones recientes en relación a la inmunoexpresión de Ki-67 en lesiones del cuello uterino se han realizado sobre material tisular proveniente de lesiones precursoras del carcinoma invasor mostrando que la respuesta de Ki-67 se eleva a medida que aumenta la severidad de la lesión (Keating et al, 2001; Kruse et al, 2003; Carrillo et al, 2005). En este trabajo hubo 2 casos de carcinoma epidermoide cervical que presentaron áreas de carcinoma in situ y de atipia coilocitótica; la mayor expresión de Ki-67 (77%) se apreció en el área de carcinoma in situ más que en la coilocitosis que fue de 58%. Estos resultados coinciden con los anteriormente citados en que la mayor expresión de Ki-67 se aprecia en aquellas áreas compatibles con lesión intraepitelial cervical de alto grado grado.
|
|||||||||||||||||||
|
|
CONCLUSIONES.
|
|||||||||||||||||||
|
|
BIBLIOGRAFÍA. AGOFF, S ; LIN, P ; MORIHARA, J ; MAO, C ; KIVIAT, N ; KOTSKY, L. 2003. p16INK4a expression correlates with degree of cervical neoplasia: a comparison with Ki-67 expression and detection of high-risk HPV types. Mod Pathol., 16(7):665-673. aL-SALEH W, DELVENNE P, GREIMERS R, FRIDMAN V, DOYEN J, BONIVER J. 1995. Assessment of Ki-67 antigen inmunostaining in squamous intraepithelial lesions of the uterine cervix. Correlation with the histologic grade and human papillomavirus type. Am J Clin Pathol, 104:154-160. BAR JK, HARLOZINSKA A, MARKOWSKA J, NOWAK M. 1996. Studies on tumor proliferation using monoclonal antibody, Ki-67 and expression of p53 in cancer of the uterine cervix. Eur J Gynaecol Oncol., 17:378-380. BOSCH, XF; MANOS, M; MUÑOZ, N; SHERMAN, M; JANSEN, A; PETO,J; SCHIFFMAN, M; MORENO, V; KURMAN, R; SHAH K. 1995. Prevalence of human papillomavirus in cervical cancer: a worldwide perspective. J Natl cancer Inst., 87:796-802. BOSCH, XF; LORINCZ, A; MUÑOZ, N; MEIJER, CJLM; SHAH, KV. 2002. The causal relation between human papillomavirus and cervical cancer. J Clin Pathol., 55:244-265. BROWN DC, GATTER KC. 1990. Monoclonal antibody Ki-67: its use I histopathology. Histopathology, 17:489-503. CAMERON, RI, MAXWELL P, JENKINS D, McCLUGGAGE WG. 2002. Inmunohistochemical staining with MIB-1, bcl-2 and p166 assists in the distinction of cervical glandular intraepithelial neoplasia from tubo-endometrial metaplasia, endometriosis and microglandular hyperplasia. Histopathology, 41:313-321. CARRILHO C, GOUVEIA P, CANTEL M, ALBERTO M, BUANE L, DAVID L. 2003. Characterization of human papillomavirus infection, p53 and Ki-67 expression in cervix cancer of Mozambican women. Pathol Res Pract 199:302-311. CARRILHO C, CIRNES L, ALBERTO M, BUANE L, MENDES N, DAVID L. 2005. Distribution of HPV infection and tumor markers in cervical intraepithelial neoplasia from cone biopsias of Mozambican women. J Clin Pathol 2005, 58:61-68. CLIFFORD GM, SMITH JS, PLUMMER M, MUÑOZ N, FRANCESCHI S. 2003. Human papillomavirus types in invasive cervical cancer worldwide: a meta-analysis. Br J Cancer , 88: 63-73. GARZETTI G, CIAVATTINI A, LUCARINI G, GOTERI G, NICTOLIS M, MUZZIOLI M, FABRIS N, ROMANNI C, BIAGNINI G. 1995. MIB-1 inmunostaining in stage I squamous cervical carcinoma: relationship with natural killer cell activity. Gynecologic Oncology, 58:28-33. KEATING, JT; CVIKO, A; RIETHDORF, S; RIETHDORF, L; QUADE, B; SUN, D; DUENSING, S; SHEETS, E; MUNGER, K; CRUM, C. 2001. Ki-67, Cyclin E and p16INK4 are complementary surrogate biomarkers for human papilloma virus-related cervical neoplasia. Am J Surg Pathol, 25(7): 884-891. KEDZIA W, SCHMIDT M, FRANKOWSKI A, SPACZYNSKI M. 2002. Immunohistochemical assay of p53, cyclin D1, c-erbB2, EGFr and Ki-67 proteins in HPV-positive ad HPV-negative cervical cancers. 2002. Folia Histochem Cytobiol., 40:37-41. KRUSE, A-J; BAAK, J; JANSSEN, E; BOL, M; KJELLEVOLD, K-H; FIANNE, B; LOVSLETT, K; BERGH, J. 2003. Low- and High-risk CIN I and 2 lesions: prospective predictive value of grade, HPV, and Ki-67 inmuno-quantitative variables. J Pathol., 199:462-470. MIRHASHEMI, R; GANJEI-AZAR, P; NADJI, M; LAMBROU,N; ATAMDEDE, F; AVERETTE, HE. 2003. Papillary squamous cell carcinoma of the uterine cervix: an inmunophenotipic appraisal of 12 casos. Gynecol Oncol., 90(3):657-661. MUÑOZ, N; BOSCH, XF; DE SANJOSÉ, S; HERRERO, R; CASTELLSAGUÉ, X; SHAH, K; SNIJDERS, P; MEIJER,C. 2003. Epidemiologic classification of human papillomavirus types associated with cervical cancer. N Engl J Med 348:518-527. PAHUJA, S, CHOUDHURY, M; GUPTA. 2003. proliferation in squamous cell carcinoma of cervix: a comparative assessment by two markers. Indian J Pathol Microbiol., 46:585-588. PIROG EC, ISACSON C, SZABOLCS MJ, KLETER B, QUINT W, RICHART RM. 2002. Proliferative activity of benign and neoplastic endocervical epithelium and correlation with HPV DNA detection. Int J Gynecol Pathol., 21:22-26. ROBBINS. 2000. Patología structural y functional. Capitulo 8: Neoplasias. 6º edición. McGraw-Hill Interamericana. W.B. Saunders Company, Philadelphia, Pennsylvania, USA. Pp: 277-347. SAHEBALI S, DEPUYDT CE, SEGERS K, VEREEECKEN AJ, VAN MARCK E, BOGERS JJ. 2003. Ki-67 inmunohistochemistry in liquid based cervical cytology: useful as an adjunctive tool?. J Clin Pathol., 56:681-686. STOLER, MH. 2003. Human papillomavirus biology and cervical neoplasia. Implications for diagnostic criteria and testing. Arch Pathol Lab Med., 127:935-939. WALBOOMERS, J; JACOBS, M; MANOS, M; BOSCH, XF; KUMMER, A; SHAH, K; SNIJDERS, P; PETO, J; MEIJER, CH; MUÑOZ, N. 1999. Human papillomavirus is a necessary cause of invasive cervical cancer worldwide. J Pathol., 189:12-19. WRIGHT T, FERENCZY A, KURMAN RJ. Carcinoma and other tumors of the cervix. En: Kurman RJ, editor. Blausteins Pathology of the Female Genital Tract. New York: Spriger-Verlag; 1994, p. 279-326. YAZIJI, H; GOWN, AM. 2001. Inmunohistochemical analysis of gynaecologic tumors. Int J Gynecol Pathol., 20(1):64-78.
|
|||||||||||||||||||
|
|
||||||||||||||||||||
|
|
|
Web mantenido y actualizado por el Servicio de informática uclm. Modificado: 16/06/2015 15:10:50
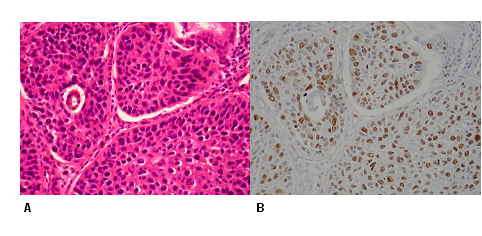 fiogf49gjkf0dFIGURA Nº 1. Caso 70C-20969. A. Carcinoma epidermoide anaplásico de cérvix (HE) 400X. B. El mismo caso con inmunotinción positiva para Ki-67 (núcleos teñidos de marrón). 400X.">
fiogf49gjkf0dFIGURA Nº 1. Caso 70C-20969. A. Carcinoma epidermoide anaplásico de cérvix (HE) 400X. B. El mismo caso con inmunotinción positiva para Ki-67 (núcleos teñidos de marrón). 400X.">
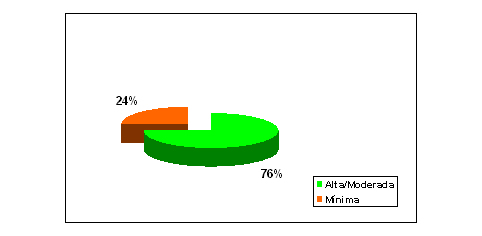 fiogf49gjkf0dFIGURA Nº 2. Se representa el porcentaje de expresión inmunohistoquímica de Ki-67 en los casos de carcinoma epidermoide estudiados.">
fiogf49gjkf0dFIGURA Nº 2. Se representa el porcentaje de expresión inmunohistoquímica de Ki-67 en los casos de carcinoma epidermoide estudiados.">