
ISBN: 978-84-692-76778
 COMUNICACIONES
COMUNICACIONES
Nº 1991. Patología Quirúrgica
|
Linfoma B de célula grande primario de próstata. Presentación de un caso. JESUS LOMAS GARCIA[1], EMILIANO HONRADO FRANCO[1], ANA DE LA HERA MAGALLANES[1], RAQUEL LORENZANA DE LA VARGA[1] |
|
plavixplavix read hereprednisoloneprednisolonINTRODUCCIÓN:
Los linfomas afectando a la próstata son infrecuentes con tasas del orden del 1/1.000 de todos los tumores malignos de la próstata. La afectación primaria de la próstata por linfoma es menos frecuente que los linfomas prostáticos secundarios (35% vs 65%).
Hay varios tipos histológicos de linfoma que pueden afectar la próstata con predominio de los linfomas de células grandes (40%), siendo más rara la infiltración prostática por linfoma folicular y excepcional la infiltración por un linfoma de Burkitt.
PRESENTACIÓN DEL CASO:
Presentamos un caso de un varón de 65 años que acude al área de urgencias del hospital por hematuria con coágulos que precisó sondaje urinario. El paciente no tenía un linfoma primario conocido y entre sus antecedentes patológicos destacaban obesidad, colelitiasis, hipertensión arterial, miocardiopatía dilatada, cardiopatía isquémica, esteatosis hepática, coxartrosis, cólicos nefríticos, intervenido de apendicitis con peritonitis y de colectomía por enfermedad diverticular y tratamiento habitual con Adiro.
El tacto rectal mostró una próstata agrandada (II/IV) con una consistencia blanda. En la analítica sólo destacaba un PSA fue de 4.87 ng/mL (con sonda).
Las pruebas de imagen (urografía y ecografía) muestran coágulos en la vejiga e hipertrofia prostática con una próstata de 47 cc de morfología irregular y nodular que impronta en el suelo de la vejiga. No se observaron adenopatías ni hepatoesplenomegalia.
El paciente fue diagnosticado de adenoma de próstata y sometido ulteriormente a una RTU cuyos fragmentos tisulares fueron remitidos en formol al servicio de Anatomía Patológica con un peso de 31 gr. En el examen histopatológico se apreció una proliferación celular difusa de células grandes de hábito linfoide que afectaba al 50% de los fragmentos recibidos. Estas células mostraron positividad inmunohistoquímica para CD79a, CD20, CD10, bcl-2 y bcl-6, mientras que fueron negativas para citoqueratinas AE1/AE3, PSA, PSAP y CD30.
El diagnóstico final fué linfoma B difuso de células grandes primario de próstata.
DISCUSIÓN:
La presentación clínica habitual es indistinguible de la del adenoma prostático especialmente debutan con un síndrome urinario obstructivo, hematuria, prostatitis crónica, infecciones urinarias e incluso fallo renal.
La edad media de presentación de los linfomas de células B no foliculares de bajo grado es en torno a los 60 años. La aparición de síntomas sistémicos como fiebre, pérdida de peso, hepatomegalia, esplenomegalia y linfadenopatía inguinal en el examen físico es infrecuente; el PSA puede elevarse (20% de los casos).
El diagnóstico correcto del linfoma primario de próstata se basa en varios criterios diagnósticos, siendo los principales que 1) la enfermedad afecte predominantemente a la próstata con o sin extensión a tejidos adyacentes y 2) que no haya afectación de nódulos linfáticos, hígado, bazo o sangre hasta un mes después del diagnóstico.
El diagnóstico es dificil ya que las pruebas de imagen no permiten su diagnóstico y las biopsias prostáticas ecodirigidas sólo tienen una sensibilidad de un 22%. Debe descartarse siempre otro origen primario mas frecuente bien sea extraurinario o urinario.
El diagnóstico diferencial debe establecerse principalmente con el adenocarcinoma de próstata de alto grado indiferenciado de célula pequeña, con el carcinoma vesical urotelial sólido de alto grado (expresa citoqueratinas y su negatividad lo excluye) y con la hiperplasia benigna de próstata, leucemia, prostatitis granulomatosa, prostatitis crónica con hiperplasia folicular, tuberculosis, absceso prostático (próstata blanda en el tacto, ecohetereogeneidad e irregular) e incluso con un carcinoma neuroendocrino.
La evolución del linfoma primario de próstata suele ser ominosa independientemente de la edad del paciente, tipo histológico, estadio clínico y tratamiento realizado. En la revisión de 62 casos de Bostwick y cols. la supervivencia específica fue del 64% a 1 año, del 50% a 2 años y del 33% a los 10 años y un 41% de los que tenían linfoma primario murieron por el tumor. Habitualmente más del 60% de los pacientes fallecen del linfoma, la supervivencia a 10 años es posible con nuevos tratamientos quimioterápicos.
El tratamiento no está totalmente estandarizado aunque la combinación de quimioterapia (añadiendo rituximab en casos avanzados) y radioterapia parece ser el tratamiento de elección.
|
||
|
|
Las neoplasias hematológicas prostáticas son infrecuentes en la práctica clínica con solamente un 0.2% de todas las neoplasias malignas de próstata. Pueden ser de origen primario o bien ser secundarias a una diseminación sistémica de un mieloma, linfoma o de una leucemia. Así, se ha visto en series de necropsias que uno de cada cinco pacientes con leucemia linfocítica crónica tienen afectación prostática leucémica.
La frecuencia de afectación del aparato urinario en los linfomas no-Hogdkin es de un 10% con solamente un 1% de afectación prostática, siendo la localización menos frecuente de los linfomas del tracto urogenital. La afectación primaria de la próstata por linfoma es menos frecuente que los linfomas prostáticos secundarios (35% versus 65%).
Se ha visto que los linfomas prostáticos, bien sean primarios o secundarios, se dan mas a menudo en varones de edad relativamente avanzada (alrededor de los 60 años).
|
|
|
|
Presentamos un caso de un varón de 65 años que acude al área de urgencias de nuestro hospital por hematuria con coágulos que precisó sondaje urinario. El paciente padecía previamente un síndrome urinario obstructivo que fue etiquetado clínicamente de hipertrofia benigna de próstata pero no tenía un linfoma primario conocido. Otros antecedentes patológicos personales incluían obesidad, colelitiasis, hipertensión arterial, miocardiopatía dilatada, cardiopatía isquémica, esteatosis hepática, coxartrosis, cólicos nefríticos, intervenido de apendicitis con peritonitis y de colectomía por enfermedad diverticular. Como tratamiento habitual sólo tomaba Adiro.
La realización del tacto rectal mostró una próstata agrandada (II/IV) con una consistencia blanda. La analítica no mostraba alteraciones significativas en el hemograma, bioquímica sanguínea ni en la analítica urinaria y el PSA fue de 4.87 ng/mL (con sonda).
Las pruebas de imagen realizadas (urografía y ecografía) muestran coágulos en la vejiga e hipertrofia prostática con una próstata de 47 cc de morfología irregular y nodular que impronta en el suelo de la vejiga. La cistoscopia muestra una vejiga normal y una próstata sangrante.
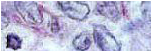
El paciente fue diagnosticado de adenoma de próstata y fué sometido ulteriormente a una RTU cuyos fragmentos tisulares fueron remitidos en formol al servicio de Anatomía Patológica con un peso de 31 gr siendo incluídos en su totalidad en 11 bloques. En el examen con tinciones de rutina (H&E) se apreció, amén de datos histológicos compatibles con hiperplasia nodular prostática, una proliferación celular difusa de células grandes de hábito linfoide de tamaño grande con atipia nuclear y citoplasma escaso que afectaba al 50% de los fragmentos recibidos (Figuras 1 y 2). Estas células mostraron ser positivas con tinciones inmunohistoquímicas para CD79a, CD20, CD10, bcl-2 y bcl-6 (Figuras 3, 4, 5 y 6), mientras que fueron negativas para citoqueratinas AE1/AE3, PSA, PSAP y CD30. El diagnóstico final fue de linfoma B difuso de células grandes primario de próstata.
En la revisión del historial del paciente no se encontraron referencias a posibles adenopatías; tan sólo una ecografía inguinal derecha de 4 años atrás solicitada por el servicio de Cardiología mostró alguna imagen compatible con adenopatía inguinal menor de 1 cm. Una ecografía de abdomen completa incluyendo renal de hace dos años mostró un bazo de tamaño normal. Por tanto, no hay datos previos que sugieran un linfoma preexistente.
|
|
|
|
Histopatológicamente en el linfoma prostático se observa una proliferación de células de hábito linfoide atípicas infiltrando el tejido prostático sugestiva de linfoma, pero no existen criterios morfohistológicos específicos que permitan distinguir si la afectación prostática es primaria o secundaria, por lo que es obligado realizar un estadiaje con el fin de descartar otro origen extraprostático. No obstante, se sabe que la mayoría de los linfomas linfocíticos de células pequeñas tienden a ser secundarios. El infiltrado es habitualmente extenso pero puede ser irregular o parcheado, a menudo con extensión dentro de los tejidos blandos extraprostáticos; la afectación del epitelio acinar es infrecuente y raramente se ven agregados en las luces. Diversos tipos histopatológicos de linfoma pueden afectar la próstata, siendo el mas frecuente el linfoma difuso no-Hodgkin incluyendo linfomas de células grandes (40%), de células hendidas y tipos mixtos. Mas rara vez puede verse una infiltración prostática por linfoma folicular, linfomas del manto, linfomas MALT, enfermedad de Hodgkin (rara vez afecta a la próstata en comparación con los linfomas no-Hogdkin habiéndose secrito alrededor de cinco casos) y, aunque excepcional, también está descrita la infiltración por un linfoma de Burkitt o por un linfoma angiotrófico; en este último caso se ha comunicado un caso con falta positividad para PAP aunque con tinción negativa para PSA. es posible la coexistencia de un linfoma prostático con un adenocarcinoma prostático. Una revisión clásica de 1998 de 62 casos de linfomas afectando a próstata mostró que aproximadamente una tercera parte (22 casos) eran linfomas extranodales primarios de próstata y de estos mas de la mitad (12 casos) eran linfomas B difusos de células grandes. El linfoma B difuso de células grandes extranodal es el linfoma primario mas frecuente en la próstata con tasas de al menos el 40% de todos ellos, aunque se han descrito muchos tipos histológicos, incluyendo linfomas MALT. En definitiva los linfomas primarios de próstata suelen ser linfomas no-Hodgkin difusos de células B grandes o de células hendidas con algunos tipos de celularidad mixta. Puede haber otros tipos histológicos de linfoma e incluso linfomas T pero son excepcionales. La presentación clínica habitual del linfoma de próstata es indistinguible de la del adenoma prostático;
en especial debutan con un síndrome urinario obstructivo, hematuria, prostatitis crónica, infecciones urinarias e incluso fallo renal. Lo habitual en la práctica clínica es que el paciente consulte por un síndrome obstructivo prostático con un síndrome miccional de vías urinarias inferiores y, mas rara vez, debuta con hematuria u otros síntomas urinarios. Por tanto, lo habitual es que el paciente tenga dificultad para la micción con polaquiuria y tenesmo urinario que puede complicarse con infecciones urinarias, hematuria e incluso una retención urinaria aguda. La aparición de síntomas sistémicos como fiebre, escalofríos, sudores nocturnos o pérdida de peso es infrecuente y sólo se encuentran cuando el paciente presenta un linfoma diseminado. La exploración física en este último caso puede mostrar hepatomegalia, esplenomegalia y linfadenopatía inguinal pero lo habitual es que el examen físico sea normal. La edad media de presentación de los linfomas de células B no foliculares de bajo grado es en torno a los 60 años (una serie cubana señaló una edad media de 57 años y la edad media en la serie clásica de Bostwick en el momento del diagnóstico fué de 62 años). No obstante, se han descrito casos de linfomas primarios de próstata en pacientes jóvenes (32 años, por ejemplo). La analítica suele estar dentro de límites normales, aunque los niveles séricos de PSA pueden estar elevados, lo cual sólo sucede en un 20% de los casos; por tanto, lo habitual es que el PSA sea normal. La valoración de la glándula prostática mediante la realización de un tacto rectal en pacientes con un síndrome miccional de vías urinarias inferiores, en especial si los niveles de PSA son normales, es de extrema importancia. En el tacto rectal la próstata suele aparecer difusamente agrandada o bien nodular y firme; es decir, en el tacto rectal la próstata suele estar agrandada de forma difusa o nodular y posee una consistencia normal, firme o gomosa pero no suele ser una próstata de consistencia pétrea, fija o mal delimitada. Los niveles de PSA son normales en mas de tres cuartas partes de los casos.
El diagnóstico del linfoma de próstata es relativamente difícil ya que las pruebas de imagen no permiten con fiabilidad su diagnóstico y las biopsias prostáticas ecodirigidas sólo tienen una sensibilidad de un 22%. Esto hace que la mayoría de las veces el diagnóstico sea incidental tras realizar una intervención quirúrgica del tipo de una resección transuretral (RTU) por un síndrome obstructivo prostático, estando el paciente previamente diagnosticado de hiperplasia prostática benigna/adenoma de próstata. Se ha comunicado que los linfomas incidentales (por ejemplo, aquellos descubiertos al realizar una RTU por adenoma obstructivo de próstata) parecen tener para algunos autores un curso clínico mas indolente y ser mas a menudo linfomas linfocíticos. Para realizar un diagnóstico correcto del linfoma primario de próstata se han propuesto varios criterios diagnósticos, destacando los siguientes: 1) la enfermedad afecta predominantemente a la próstata con o sin extensión a tejidos adyacentes y 2) no hay afectación de nódulos linfáticos, hígado, bazo o sangre hasta un mes después del diagnóstico. Mediante un protocolo de estadiaje debe descartarse siempre otro origen primario, bien sea extraurinario o urinario (por ejemplo, renal o vesical), todos ellos mas frecuentes que el linfoma primario de próstata. Este estadiaje debe incluir un TAC de tórax, abdomen y pelvis, biopsias bilaterales de médula ósea, serología y, opcionalmente, examen del LCR y linfografía con galio. El diagnóstico diferencial debe establecerse principalmente con el adenocarcinoma de próstata de alto grado indiferenciado de célula pequeña que puede presentarse como células aisladas infiltrantes sin formaciones acinares (el adenocarcinoma expresa PSA y PSAP que son negativas en el linfoma) y con un carcinoma vesical urotelial sólido de alto grado (expresa citoqueratinas y su negatividad lo excluye). Adicionalmente el adenocarcinoma cursa con elevación sérica de los niveles de PSA y la próstata suele ser de cosnistencia pétrea. También debe diferenciarse de la hiperplasia benigna de próstata, leucemia, prostatitis granulomatosa, prostatitis crónica con hiperplasia folicular, tuberculosis, absceso prostático (próstata blanda en el tacto, estructura con ecohetereogeneidad con múltiples áreas hipoecoicase irregular) e incluso con un carcinoma neuroendocrino. Normalmente la prostatitis no posee un infiltrado tan denso y tan monomorfo como el del linfoma, en el cual el infiltrado linfomatoso en el estroma prostático puede ser difuso o parcheado pero con una preservación típica de los acinos prostáticos. Por el contrario, en la prostatitis granulomatosa se observan infiltrados linfohistiocitarios intensos con destrucción acinar. Se ha comunicado el caso de un pseudolinfoma prostático que histológicamente mostraba en la muestra de RTU una hiperplasia linfoide prominente sin evidencia de malignidad. Asimismo se ha comunicado un caso de hematopoyesis extramedular de la próstata que en las muestras de la RTU mostró un infiltrado difuso del estroma de megacariocitos atípicos, elementos inmaduros mieloides y normoblastos con preservación del epitelio
La evolución y pronóstico del linfoma primario de próstata suelen ser ominosos independientemente de la edad del paciente, el tipo histológico, el estadio clínico en el momento del diagnóstico y el tipo de tratamiento realizado. En la revisión de 62 casos de Bostwick y cols. la supervivencia específica fue del 64% a 1 año, del 50% a 2 años y del 33% a los 10 años y un 41% de los que tenían linfoma primario murieron por el tumor frente a un 57% de fallecidos en los que el linfoma era secundario. Sin embargo, la supervivencia media no varía significativamente (23 meses los pacientes con linfomas primarios frente a 28 meses de los pacientes con linfomas secundarios.Actualmente aunque habitualmente más del 60% de los pacientes fallecen del linfoma, la supervivencia a 10 años es posible con nuevos tratamientos quimioterápicos. Se ha propuesto que los pacientes con linfoma prostático tipo Hodgkin tienen una supervivencia mayor y una edad superior comparados con los linfomas prostáticos de tipo no-Hodgkin pero estos datos no han sido confirmados por todos los autores.
Dada la rareza del linfoma primario de células grandes B de próstata el tratamiento no está totalmente estandarizado aunque la combinación de quimioterapia (añadiendo rituximab en casos avanzados) y radioterapia parece ser actualmente la pauta terapéutica mas aceptada. Muchos autores creen que la cirugía (prostatectomía, RTU, cistoprostatectomía) no mejora la supervivencia, aunque puede ser útil de forma paliativa si predomina el síndrome obstructivo. La radioterapia también se ha empleado especialmente con fines paliativos para aliviar el síndrome obstructivo y ha dado buenos resultados en algunos casos de linfoma difuso de células B grandes localizado en la próstata. Se han utilizado pautas tradicionales basadas en la doxorrubicina y la pauta clásica CHOP (ciclofosfamida, adriamicina, vincristina y prednisona) para tratamiento de los linfomas en el manejo de los linfomas primarios de próstata sin demasiados buenos resultados. Algunos autores propugnan el uso inicial de ciclofosfamida asociada a prednisona con similares resultados. En una serie japonesa de 23 casos de linfoma primario de próstata, 3 de cada 5 casos tratados con radioterapia o prostatectomía radical acabaron en la muerte o en progresión de la enfermedad; además, un 69% de los casos que recibieron quimioterapia sola o asociada a otros tratamientos tuvieron una respuesta completa. Más recientemente se ha propuesto el uso de quimioterapia basada en el rituximab combinado con la pauta CHOP especialmente en pacientes en estadios avanzados con esperanzadores resultados iniciales, por lo que los regímenes terapéuticos basados en el rituximab deben ser considerados en el manejo de los pacientes con linfoma difuso de células B de próstata.
|
|
|
|
El linfoma primario de próstata es una entidad infrecuente que suele ser diagnosticado incidentalmente y que habitualmente es de tipo no-Hogdkin de célula B grande. Su manejo terapéutico debe incluir actualmente la valoración de un posible tratamiento con rituximab.
|
|
|
|
A todo el personal del Laboratorio de Anatomía Patológica
|
|
|
|
Bostwick and Cheng. Urologic Surgical Pathology. Mostby Elsevier . 2008
Bostwick et al. Malignant lymphoma involving the prostate: report of 62 cases. Cancer 1998; vol 83(4):732-8
Martín Plata, C. y cols. Linfoma primario de próstata: Presentación de un caso clínico-patológico y revisión de la literatura. Actas Urológicas Españolas 2000;24(5):437-441
Rioja Zuazu, J. y cols. Linfoma prostático y revisión de la literatura. Actas Urológicas Españolas 2009; 33(6):686-690
Rosai J. Rosai and Ackerman´s Surgical Pathology. Male reproductive system. Vol. 2, 9ª edición. Mosby; 2004 Taleb A. et al. Primary lymphoma of the prostate treated with rituximab-based chemoterapy: a case report and review of the literature. Cases Journal 2009, 2:8875
Undargarin Otto Ochoa y cols. Linfoma linfocítico, bien diferenciado de la próstata. Presentación de un caso y breve revisión de la literatura. Arch. Esp. Urol. 2006; vol 59(5)
Wei-Ching Lee and Po-Hui Chiang. Primary prostate lymphoma presented as urinary retention in a young male patient: A case report. JTUA, 20:86-8. 2009
WHO. Tumors of the Urinary System and Male Genital. 2004
|
|
|
|
- Inmaculada Ruiz Molina - ESPAÑA (07/11/2009 9:45:59)
- JESUS LOMAS GARCIA - ESPAÑA (Autor) (08/11/2009 21:53:34)
- Luis Enrique Rendon Solorzano - VENEZUELA (14/11/2009 15:34:23)
- MARIO CASTILLO GUTIÈRREZ - MEJICO (15/11/2009 16:05:51)
- maria haydee aunchayna mary - URUGUAY (26/11/2009 16:55:48)
- JESUS LOMAS GARCIA - ESPAÑA (Autor) (27/11/2009 9:36:05)
- Fausto Benjamin Juarez - ARGENTINA (29/11/2009 14:15:41)
- JESUS LOMAS GARCIA - ESPAÑA (Autor) (29/11/2009 18:26:15)
- TERESA ALVAREZ - ESPAÑA (30/11/2009 10:30:41)
|
|
|
|
|
Web mantenido y actualizado por el Servicio de informática uclm. Modificado: 16/06/2015 11:37:37







